本文来自微信公众号:健康界 (ID:cnhealthcare),作者:谷会会,原文标题:《实施这项政策后,有医生收入降低15%,有科室一年亏500万……》,头图来自:视觉中国
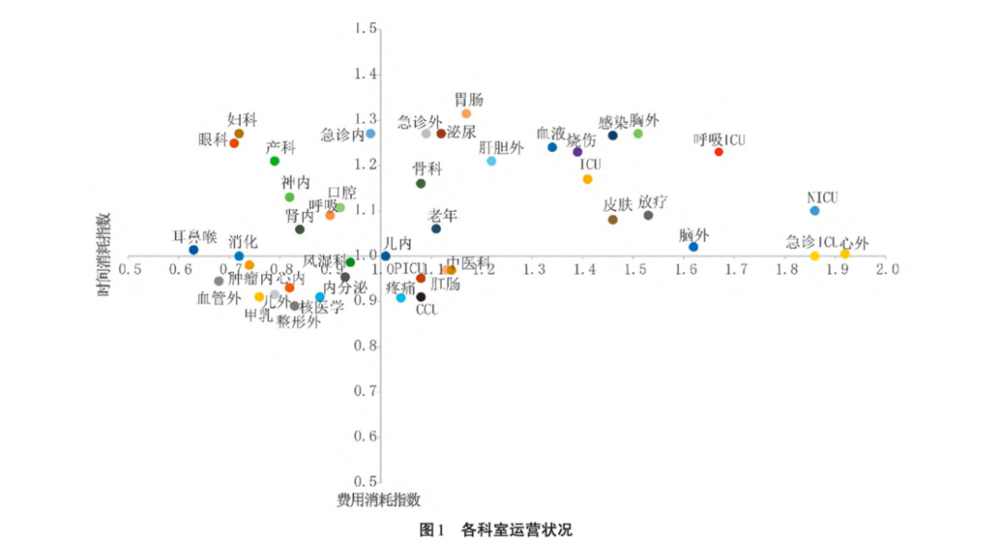
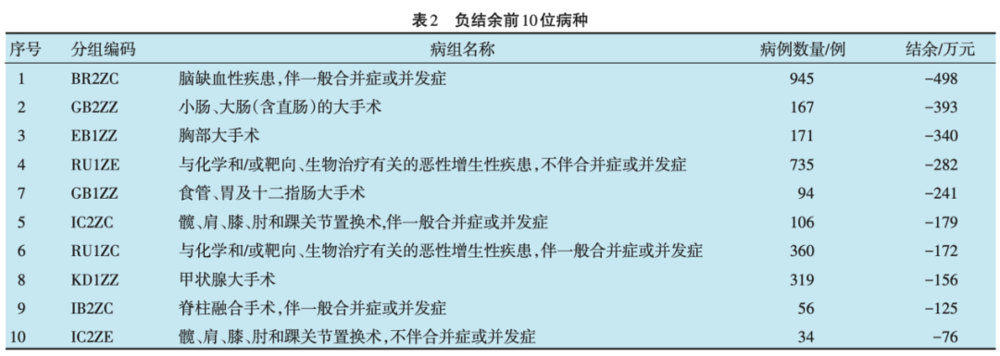
亏损的直接后果是科室没有奖金可发,医务人员工资下降。“DRG实施后,我个人的收入降低了15%左右。”王严告诉健康界,据他所知,他的同行们,有不少人的工资水平都受到了影响。
“在DRG实际付费的第一年,我们科室亏了500万。”陈铭也在心外科工作,他对健康界说,当时由于是第一年,这部分亏损医院帮他们承担了,但是今年再有亏损,“就要从我们医务人员的收入中抵扣了”。
“如果按照医保设定的支付标准,她们收治疑难危重症将‘做一例亏一例’。”西南某大型三甲医院妇科主任李萍告诉健康界。
据李萍介绍,为顺应国家三级诊疗的政策,她们调整病种结构,收治了西南地区大部分的疑难大病,并且多是年纪较大、合并症较多的恶性肿瘤患者,治疗效果在该地区也得到同行与患者的认可。
“其中很多都是其他三级医院处理不了的患者,转到我们这里进行治疗。”李萍说,如果按照病组给定的平均价格付费,她们治疗的很多疑难危重症就会“入不敷出”。
DRG发源于西方,与他们相比,中国的医疗现实更加复杂,诊断水平参差不齐。
“即便都是三级医院,医疗技术和能力之间都有很大差距,治疗手段也非常不一样,在这种情况下得出的病组均值,其实是存在争议的。”西南地区另一家三甲医院骨科主任黄伟告诉健康界,那些医疗资源比较均等的地区,推行DRG或许会容易一些,而差距比较大的地区,问题就会更明显,实施阻力可能更大。
推诿重症病人、阻碍新技术应用?
如果医院与科室持续亏损下去,医疗质量还能否得到保证?陈铭告诉健康界,最后如果亏损到个人头上,那医生们肯定会想方设法节省成本,“至少得先生存下去”。
在这个过程中,极有可能会出现推诿资源消耗大的危重症患者、将部分患者或项目转移到门诊、或者缩短病人住院时间,在其尚未康复的情况下让他回家休养,影响治疗效果。
“疑难危重症患者资源消耗大,也要求医生更高的诊疗与操作水平,投入更多的时间和精力。如果医保的支付标准无法体现这些,长期肯定影响疑难危重症的收治。”李萍说。
“毕竟DRG是一个病组,组内是一系列相似的疾病,在相同收费下,大家肯定更愿意选择轻症病人,因为他们消耗的成本更低。”黄伟。
让病人提前出院,也是医生控制单次成本可能采取的方法之一。“这也是没有办法的办法。”张平说,DRG实施之后,由于支付限制,他们一个需要转科的患者始终转不出去,只能让他先办理出院,再重新住进来,“这是很耽误患者治疗的”。
据广西壮族自治区贺州市中医医院王晖等2020年7月发表于《卫生经济研究》的论文表明,实施DRG支付后,医院再入院率上升,其中9%~48%的患者本可以通过充分治疗和合理安排出院时间,防止再次入院。
前述首都医科大学公共卫生学院的研究也证实,DRG模式下,医生确实会倾向于提供不充分的医疗服务,且这种不足的程度,会随着疾病严重、资源消耗程度的增加而增加。
此外,出于成本考虑,医生可能也会偏向使用传统的、成本更低的技术方法,放弃使用疗效好的新技术、新方法、新药物,最终导致医生、创新药企等创新的主动性不足。
“新技术、新设备的应用,都是额外的投入和成本,像一台手术机器人就要1000多万,这些都需要科室拿钱购置。”黄伟认为,在支付限制的情况下,大家都没有更多意愿和能力去学习、购置、使用新技术和新设备了,长期如此,整体诊疗水平或将受到影响。
如何平衡成本与效果?
确定支付“天花板”的前提下,如何确保医疗服务质量不受影响,或许是DRG全面铺开后,需要重点关注的问题。
中国政法大学副教授廖藏宜博士曾指出,设立“特病单议”和“除外支付机制”或许是一种解决方案。
特病单议主要针对费用异常或诊疗复杂病例,允许医疗机构提出申请,医保部门定期组织专家评审,按规则予以合理费用补偿。除外支付则是对由于医疗机构技术创新、危急重症救治而导致费用大幅超出病组基准价格的病例,按项目付费予以成本补偿。
目前,国家医保局已发布了DRG经办规程,其中就“特病单议”已经提出相关要求。“当地的医保局已经提出,让我们尽量把特殊情况专门列出来,到时候看,能不能一起审核解决。”李萍说。
而王严说他们目前就在审核前三个月的高倍率病例,看是否符合“特病单议”的政策,但是从提出申请到最终结果,是一个漫长的过程。
随着经济社会的发展,不断高涨的医疗费用,对任何国家都是一大挑战。提高医保资金的使用效率是必然方向,DRG是大势所趋,这是医疗机构、医务人员与相关专家的共识。
“以DRG为主线,对于不同情况,需要制定相应的补充条例,来解决DRG可能带来的一些‘副作用’,相信随着改革的推进,相关政策会更完善。”王严对未来DRG的发展仍然持乐观态度。
而黄伟认为,问题背后更关键的,是需要明确,国家医保资金就是用来保基本的,若选择高报销比例,就只能享受相对便宜的治疗方式和药物,若想使用新技术、新药物以及更优质的诊疗服务,就需要自费。
“这部分自费的钱可以由患者自己拿,也可以借助商业保险来支付,而不是都寄希望于国家。”黄勇说。
(应采访对象要求,文中李严、陈铭、李萍、黄伟为化名)
本文来自微信公众号:健康界 (ID:cnhealthcare),作者:谷会会

