痴呆症是一种严重损伤记忆、思考能力,给日常活动带来极大负担的疾病,据世界卫生组织的数据,当下全球患有痴呆症的人数已经超过了5500万人,其中最常见的类型是阿尔茨海默病(AD),该类患者占据了痴呆症人数的60%~70%。
2023年7月,由卫材(Eisai)和渤健(Biogen)联合开发的Leqembi(lecanemab)获得美国FDA的完全批准用于治疗AD,该药物能延缓疾病进程以及缓解认知功能衰退。这是20年来FDA首次完全批准一款AD药物,也足以说明AD的药物研发难度有多大。
从组织病理学角度来说,AD被认为有着β-淀粉样蛋白(Aβ)斑块以及Tau蛋白缠结的明显特征,lecanemab就是通过与β淀粉样蛋白的可溶性寡聚体特异性结合,清除其毒性发挥作用。
而越来越多的证据表明,有许多不同的病理学过程与Aβ或者Tau蛋白具有联系,包括突触可塑性、神经炎症、RNA代谢等,这说明不同AD患者的深层次起因是不同的,这也是许多试验药物对一些患者起作用,另一些患者却无效的潜在原因。
阿姆斯特丹大学的Pieter Jelle Visser教授团队在2020年曾借助AD患者的脑脊液样本,根据不同蛋白将AD分成了3个亚型,包括上述的突触可塑性变化,以及天然免疫激活和血脑屏障功能紊乱。他们也提出,针对一种亚型通路的药物,如果用在另一种亚型的AD患者身上则会收效甚微。
在他们最新发表于Nature Aging的论文中,Visser教授和同事扩大了分析样本种类,他们共检测了来自419名AD患者脑脊液样本的众多蛋白质,他们将这些结果与对照组的健康人群进行了比较,主要看哪些蛋白在AD患者中高表达,并且根据患者疾病分期,Tau蛋白水平进行分类。

最终,他们确认了1058个AD相关的蛋白,但这些并非最终结果,AD患者还可以在此基础上进行第二次聚类分析。根据患者的蛋白质组学特征,研究将AD患者分成了5种亚型,3种亚型与之前研究找到的一致,新研究的亚型1、2、5分别代表了神经可塑性、天然免疫激活和血脑屏障功能紊乱;另外亚型3、4是新发现的,分别代表RNA失调和脉络丛功能紊乱。
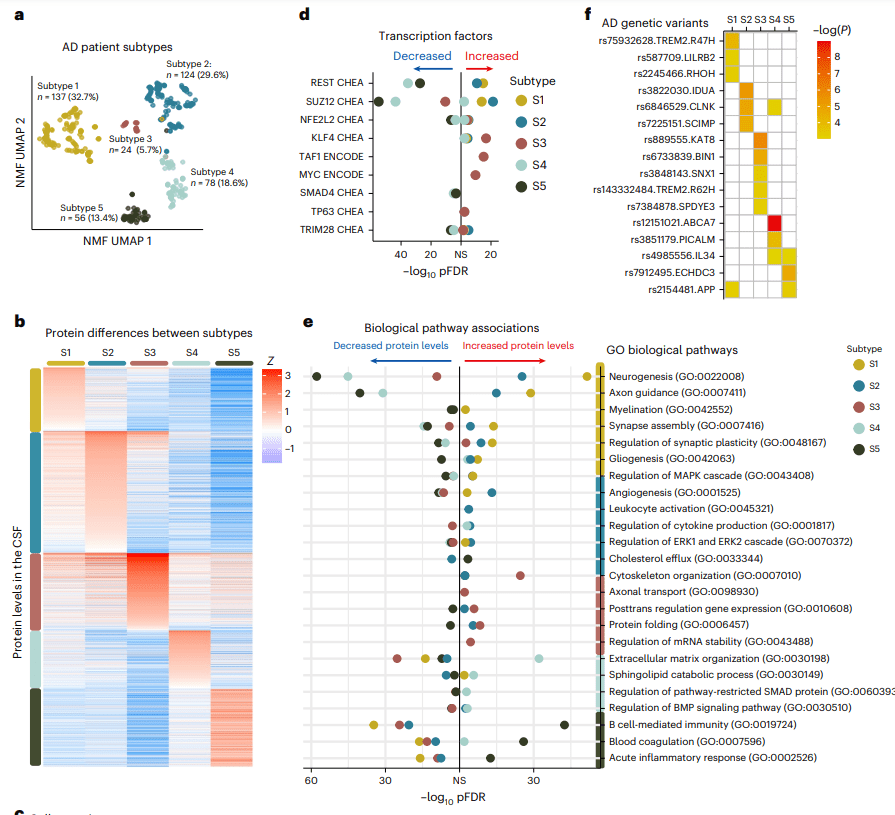
▲研究发现的5种AD亚型(图片来源:参考资料[1])
具体来说,亚型1患者会有着过度活跃的细胞生长反应,容易导致Aβ与Tau蛋白累积;亚型2患者则会由于过度活跃的免疫系统导致大脑组织被错误攻击;亚型3患者的神经元轴突上的转运蛋白更容易出现异常;亚型4患者的大脑容易经历脉络系统紊乱,影响脑脊液的释放和营养物质转运;亚型5的患者则由于较弱的血脑屏障使大脑易遭受血液中有害分子的影响。
与对照组相比,亚型1、2、3患者的脑脊液组有着显著升高的Tau蛋白,但是亚型4和5的患者则检测不出Tau蛋白变化。而每种亚型的疾病发展风险也不一样,亚型2与5的患者更容易从轻度认知障碍发展成痴呆症,亚型4则相对风险较小。
亚型3的患者在发展成痴呆症后,平常生存期的时间最短,大约只有5.6年,而亚型1最长有8.9年。同时研究也首次确认,每种亚型都与独特的基因突变相联系,比如亚型1会有着高水平的TREM2基因突变,过往研究发现这一突变会损伤小胶质细胞活化,使AD风险上升1.4~2.3倍。
Visser教授指出,“我们常常将AD从总体上视为一种疾病,但以此设计出来的药物可能只对一种亚型有效,比如有些药物尝试阻止Aβ合成,这对那些原本Aβ就没有变化的患者来说是没有作用的。”研究团队计划在未来测试各种AD亚型与药物的反应,这将有助于未来更个性化的AD疗法研发。
参考资料:
[1] Cerebrospinal fluid proteomics in Alzheimer's disease patients reveals five molecular subtypes with distinct genetic risk profiles, Nature Aging (2024). DOI: 10.1038/s43587-023-00550-7 , www.nature.com/articles/s43587-023-00550-7
[2] Different biological variants discovered in Alzheimer's disease. Retrieved January 12, 2024 from https://medicalxpress.com/news/2024-01-biological-variants-alzheimer-disease.html
本文来自微信公众号:学术经纬 (ID:Global_Academia),作者:药明康德内容团队

