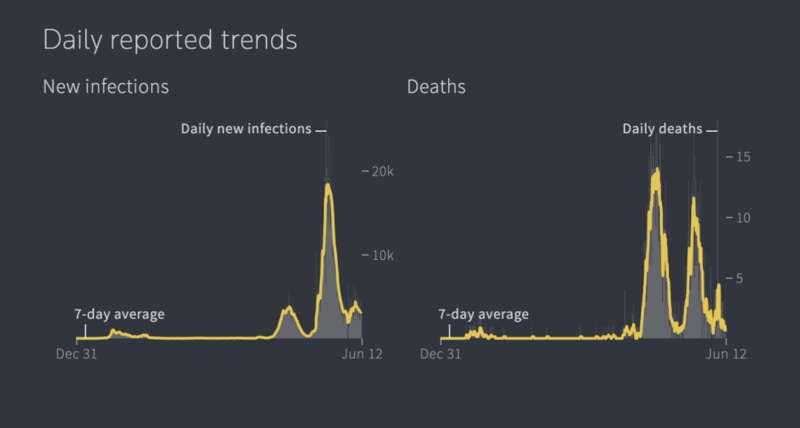
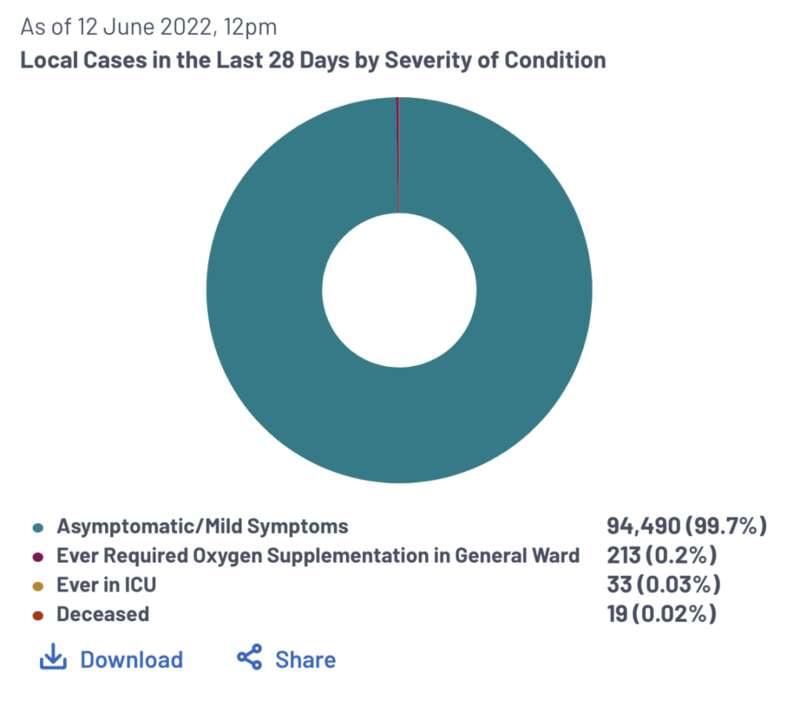
截至 6 月 12 日,在过去的 28 天中,新加坡有 9.4 万人感染,99.7% 为轻症或无症状感染,0.2% 需要氧气支持,0.03% 需要进入 ICU 治疗,0.02% 死亡。
自新冠大流行以来,新加坡已报告超过 134 万例感染和 1397 例与新冠病毒相关的死亡。同时新加坡也是新冠疫苗接种最积极的国家之一,主要接种的是两种 mRNA 疫苗,目前全部民众中有 92% 完整接种两针疫苗,77% 接种加强针。
死亡数据变化对比
新加坡每年出生和死亡的统计数据在其移民局网站可以查询到,可按照季度和年度查询,最新的数据是 2022 年 Q1(第一季度,1~3 月)。
值得注意的是,这份表格按照 ICD-10 将所有死因进行了分类。
ICD 是 International Classification of Diseases(国际疾病分类)的缩写,这是国际上对所有人类疾病的通用分类,每种疾病都有其特定的编码,如狂犬病(rabies)是 A82,麻疹(measles)是 B05,胃部恶性肿瘤(malignant neoplasm of stomach)是 C16,包括交通事故、跌落等都有其特定分类。最新版本是 2022 年 1 月 1 日生效的 ICD-11,不过目前 ICD-10 仍然还在广泛运用。
新冠(COVID-19)按照最新的代码是 U07.1,但是在新加坡的统计当中仍然划入 Remainder of certain infectious and parasitic diseases 当中。
如上所述,新加坡 Omicron 疫情最严重的就是今年第一季度。在这里主要对比一下 2021Q1 和 2022Q1 的死亡情况变化(注:该统计数据死亡人数包括新加坡的公民、永居者和外国人)。
2021Q1 三个月份当中,死亡人数分别为 1868、1763 和 1921 人。
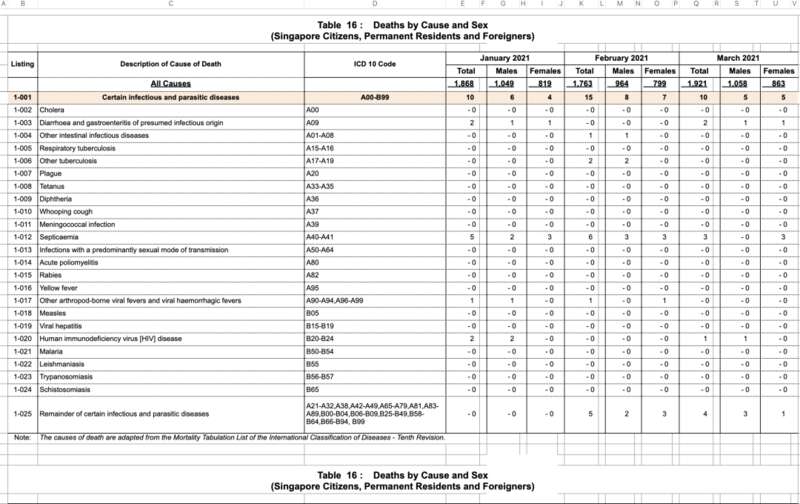
2021Q1 当地死亡人数统计
2022Q1 三个月份当中,死亡人数分别为 1970、2128 和 2622 人。
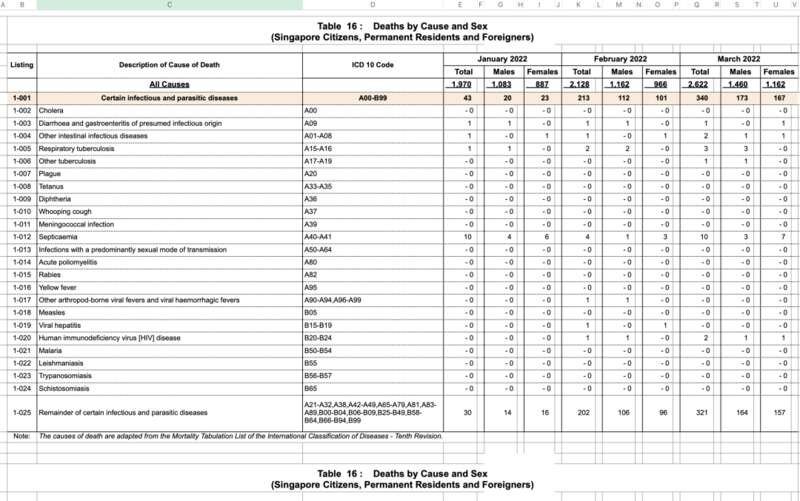
2022Q1 当地死亡人数统计
新加坡 2021Q1 和 2022Q1 死亡原因最大的差异,主要来自于 Certain infectious and parasitic diseases(特定感染性和寄生虫疾病,下面简称感染性疾病)这一大类,其次一大类是 Diseases of the circulatory system(心脑血管疾病)。
Certain infectious and parasitic diseases(感染性疾病,2021Q1 vs 2022Q1,下同):10 例 vs 343 例;Diseases of the circulatory system(心脑血管疾病):653 例 vs 817 例;
Neoplasms(肿瘤):573 例 vs 559 例;
Diseases of the blood and blood-forming organs and certain disorders involving the immune mechanism(血液和造血器官的疾病与涉及免疫机制的特定疾病):1 例 vs 1 例;
Endocrine, nutritional and metabolic diseases(内分泌、营养及代谢疾病):21 例 vs 21 例;
Diseases of the respiratory system(呼吸系统疾病):376 例 vs 539 例;
Diseases of the digestive system(消化系统疾病):69 例 vs 63 例;
Pregnancy, childbirth and the puerperium(怀孕、分娩和产褥期):0 例 vs 0 例
限于篇幅,这里就列举以上这些。以上这些只是统计总表 16 个表格中的一个,还有不同族群(例如华人、马来人和印度人)以及不同年龄段的死亡统计。
总体来说相比于 2021Q1,新加坡 2022Q1 死于心脑血管和呼吸系统疾病的人数增加,死于肿瘤的人数略有下降,其他疾病大致相同,但最大的差异仍然来自于感染性疾病(10 例 vs 343 例)。而在这一大类中抛开最后一项,其他感染性疾病如结核、HIV、肠道感染性疾病的死亡人数都是个位数。
所以简单来说,新加坡今年第一季度死亡人数上升的最主要原因,就是死于新冠本身。
当然,如果要详细对比的话,需要对比每一年的数据。但从新加坡的死亡分类统计中可以初步发现,在今年第一季度的 Omicron 疫情中,死于新冠是造成 3 月份死亡人数上升的最主要因素,疫情期间一部分疾病(如心脑血管疾病和呼吸系统疾病)的死亡人数也有上升,其他疾病的死亡人数基本维持去年同期状态。
如果医疗系统崩溃,那么可能出现的一个后果是所有慢性病和急重症的死亡人数都出现显著上升,而不仅仅是新冠一种疾病的死亡人数。
从数据上来看,新加坡的医疗系统承受住了 Omicron 的冲击,该国总理李显龙在 3 月 24 日讲话中表示,「Crucially, our healthcare system remains resilient. It was under considerable stress at the peak of the Omicron wave, but it held up. The load is still heavy, but the pressure is now easing.」(至关重要的是,新加坡的医疗保健系统仍然具有韧性。在 Omicron 巨浪的高峰,它承受了相当大的压力,但它挺住了。压力仍然很大,但现在正在缓解)
当然,新加坡的防疫策略也基于这个国家的特性,不可随意复制至其他国家和地区,高保护率疫苗的高接种率(包括很高的加强针接种率以及在老年人中的优先接种)、民众的配合以及有序运转的多级医疗系统都是非常重要的因素。
当地医疗系统特点
2018 年,《柳叶刀》发表了一项重要研究,分析了全球 195 个国家和地区的医疗质量和可及性(Healthcare Access and Quality, HAQ)的排名,各国分数的分布从 0~100,分数越高,说明这个国家的老百姓获得医疗服务的机会和质量越高。
新加坡排名全球第 22 位,亚洲第 2,仅次于日本。在彭博社的 2014 年医疗保健系统排名中,新加坡在参与排名的 51 个国家中位列第一。
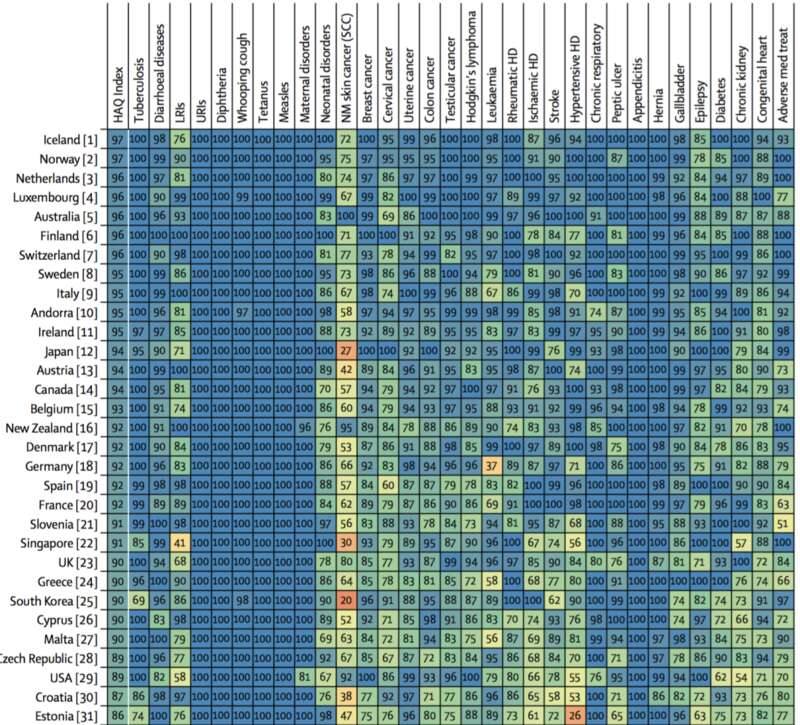
不同国家和地区的医疗质量和可及性排名(图源:柳叶刀)
不过,与其他国家相比,新加坡在医疗上的投入比例并不算太高,医疗支出占 GDP 的 4%,低于中国的 5%,韩国的 8%,日本的 10%,更是远远低于美国的 17%。新加坡共有 1.4 万名医生(每千人 2.5 名医生,2019 年数据),4.2 万名护士(每千人 7.5 名护士),整个新加坡只有 10 家公立医院(8 家综合医院和 2 家专科医院)。
在新冠全球大流行期间如何充分利用现有的医疗资源,成为了新加坡政府最重要的事情之一,其中一个特别的举措来自 PHPC(Public Health Preparedness Clinic,公共卫生防范诊所)。
PHPC 是新加坡在 SARS 之后建立的一套应对突发公共卫生事件的初级诊疗系统,其主力的并非公立医院,而是遍布新加坡的 968 家社区诊所。
新加坡卫生部(MOH)对 PHPC 诊所的要求是必须要有 1 名全科医生,提供初级全科医疗服务,MOH 通过统一指挥,让这些私立为主的诊所按照同一标准诊断、上报和转诊患者,在新冠大流行的三年时间里,这些诊所承担了大量接种疫苗、分发药物(如 Paxlovid)和基础治疗等工作。

新加坡卫生部发布的居民就诊指引
而卫生部给这些诊所的支持也是多方面的。比如在物资方面,卫生部免费为诊所医护人员提供长达 12 周的个人防护装备以及 6 周的抗病毒药物,诊所也可以优先从国家储备中获得抗病毒药物和疫苗。
在诊金方面,新加坡公民和永久居民因为呼吸道症状到这些私人诊所就诊,看诊费和医药费为 10 新币(约 50 人民币),而卫生部会给诊所 60 新币的补贴(无论患者最终是否被确诊为新冠)。
所以新加坡防疫的主要策略是,尽可能充分利用基层的医疗力量,从而避免综合医院和专科医院出现医疗挤兑。
实际上面对传染性极强的 Omicron,如果让大型医院承担主要防疫任务,恐怕任何一个国家的医疗系统都会崩溃,因为医疗系统从来就不是为新冠一种病而设立的。
最后,随着疫情的持续,新加坡仍然需要面临和其他很多国家一样的考验,比如传染性更强的变异体以及疫苗保护力的日益下降等问题。新加坡预计今年七八月份可能会迎来新的一波疫情,届时 BA.4、BA.5 可能会成为主要毒株,仍需要持续关注。

