胰腺,狠起来会把自己“吃掉”
胰腺“隐居”于腹腔深处,在肚脐以上5~10厘米,是人体仅次于肝脏的消化器官,主要有两大作用:
外分泌功能——消化。胰腺每天会分泌约750~1500毫升的胰液,这些胰液会排入小肠,是消化蛋白质、脂肪和糖的主力部队。
内分泌功能——参与血糖调控。胰岛素和胰高血糖素能调节血糖,一旦出现问题,可能会引起糖尿病。
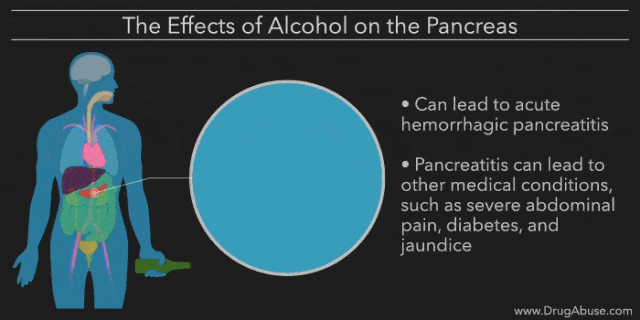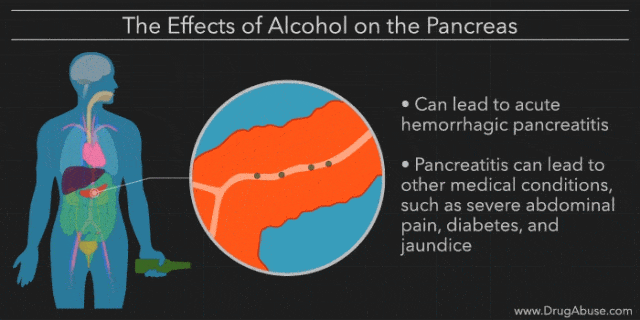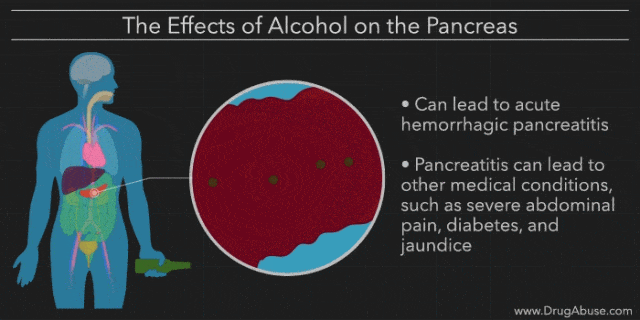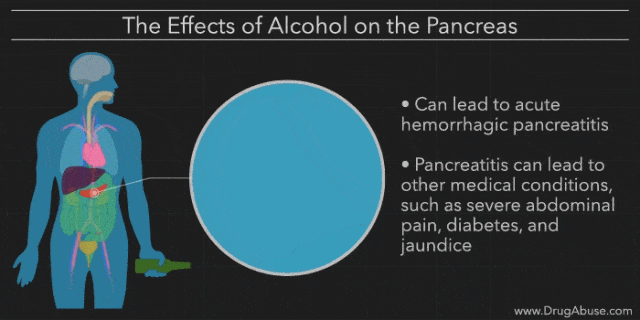
上海交通大学医学院附属仁济医院临床营养科营养师唐墨莲表示,胰腺分泌的“胰液”在食物消化过程中起主导作用:人们吃进去的脂肪、蛋白质和糖类,因为有了胰液,才得以被很好地消化吸收。只有胰腺健康,胰岛分泌的胰岛素、胰高血糖素才能让身体维持正常的血糖水平。胰液一旦流出受阻,会导致胰腺组织自身被消化,出现水肿、出血,甚至坏死的炎症反应,也就是胰腺炎。
急性胰腺炎常以突然发作的“上腹痛”为前奏,表现为难以忍受的钝痛或“无法喘气”样的锐痛。疼痛常在30分钟内达到高峰,可持续24小时以上不缓解,伴有恶心、呕吐、腹胀、黄疸、发热等。

浙江省人民医院副院长、胃肠胰外科主任医师涂建锋提醒,急性胰腺炎是一种常见的急腹症,约20%患者可能发展为重症急性胰腺炎,死亡率可高达20%~30%,且可并发胰腺脓肿、假性囊肿、胰瘘、糖尿病等各种并发症。
不健康饮食让人“命悬胰腺”
急性胰腺炎是与饮食关系最密切的疾病之一,要想预防此病,管住“嘴”是第一位的。
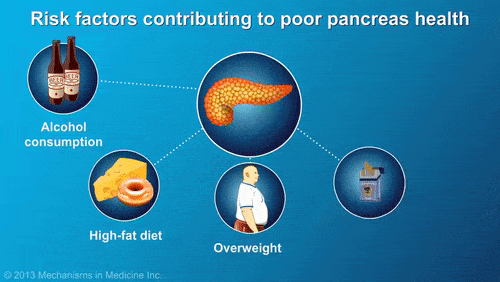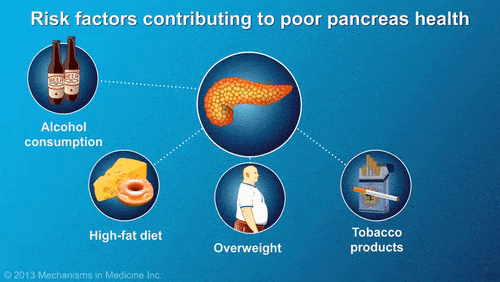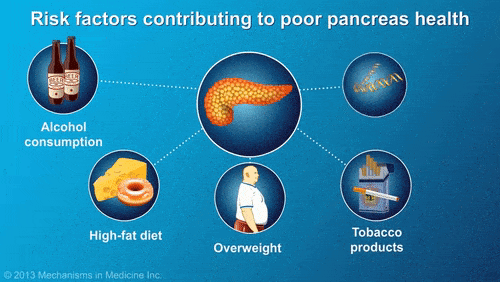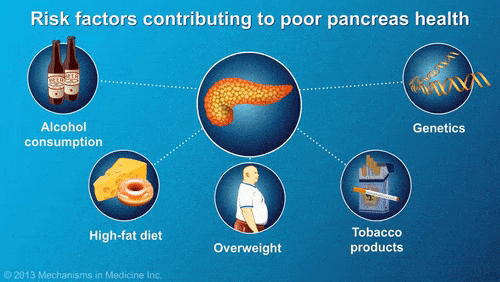
涂建锋表示,目前急性胰腺炎最常见病因有三种:胆石症引起的“胆源性胰腺炎”,高脂血症引起的“高脂血症性胰腺炎”,长期酗酒引起的“酒精性胰腺炎”。这三大病因均与饮食等生活习惯高度相关,最主要诱因是暴饮暴食和油腻饮食。
正常情况下,胰腺分泌的胰液只消化吃下去的食物,但暴饮暴食会使胰液分泌过度旺盛,激活消化酶。如果堆积在细小的胰管内很难排出去,使胰管压力增大,胰管破裂,就会诱发急性胰腺炎。
酒精本身就可直接损伤胰腺,还能间接刺激胰液分泌,造成胰管内压力升高,同时可激活炎症因子,诱发胰腺炎。
夏天啤酒烧烤小龙虾等成了一些人的宵夜首选,因此夏季也是胰腺炎的高发期。
华中科技大学附属协和医院胰腺外科主任医师吴河水表示,急性胰腺炎还有一些疾病诱发因素:
胆道疾病
胆汁排泄口和胰腺导管开口有一个共用的胆胰壶腹部,如果这个地方刚好被掉落的胆结石堵塞,会引起胰液排出受阻,胆汁反流到胰管内,导致胰酶原激活,从而引起胰腺组织不同程度的损害。
血脂过高
高脂血症同样会诱发急性胰腺炎,主要与甘油三酯升高有关。高脂血症性胰腺炎更易发展为重症,且有复发倾向,应当特别警惕。
其他因素
包括肿瘤、高钙血症、药物等,另外临床中也有很多病人无法明确原因,被定义为“特发性胰腺炎”。
3件事帮你远离胰腺疾病
根据症状轻重,可将急性胰腺炎分为轻症、中度重症和重症三类。
轻症急性胰腺炎主要以胰腺水肿为主,一般来说,1~2周就可以恢复。治疗不及时也可能进展成重症。
中度重症和重症急性胰腺炎就较为严重,尤其是重症者病情凶险,并发症多(休克、腹膜炎、败血症等)、死亡率高,甚至可在发病数小时内死亡。
因此,一旦怀疑胰腺炎,需尽快就诊并治疗。
胰腺炎典型症状
持续性上腹部疼痛:急性发作的持续性上腹剧烈疼痛,可向腰背部呈放散性,仰卧位时加剧,坐位或前屈位时减轻,不能被解痉止痛药所缓解。如果发生腹膜炎,可表现为全腹痛、腹胀,严重可出现休克。
发热:多数急性胰腺炎患者可出现中度发热。
黄疸:多见于同时存在胆管结石、胆总管开口肿胀的胰腺炎患者,或是伴有严重的腹腔感染导致肝功能损伤者。
恶心、呕吐。
胰腺炎重在预防,建议大家做到以下几点。
1
定期体检
及时发现并治疗胆石症、肠道蛔虫等疾病。高脂血症患者要在医生指导下对胆固醇和甘油三脂进行调控。
2
合理饮食
一日三餐规律进食,不要暴饮暴食,避免一次摄入大量的油脂食物。平素酗酒的人由于慢性酒精中毒和营养不良,会导致肝、胰等器官受到损害,建议戒烟戒酒。
3
控制体重
迈开腿,肥胖者要适当减重;在身体耐受的前提下,选择适合自己的运动方式,保持运动的良好习惯。▲

