本文来自微信公众号:八点健闻 (ID:HealthInsight),作者:春昊、雨箫、卓雅,原文标题:《大三甲医院“床均收入”均超百万,最高达500万/年,这意味着什么?》,头图来自:视觉中国
关于公立医院的床位,新故事在续写。
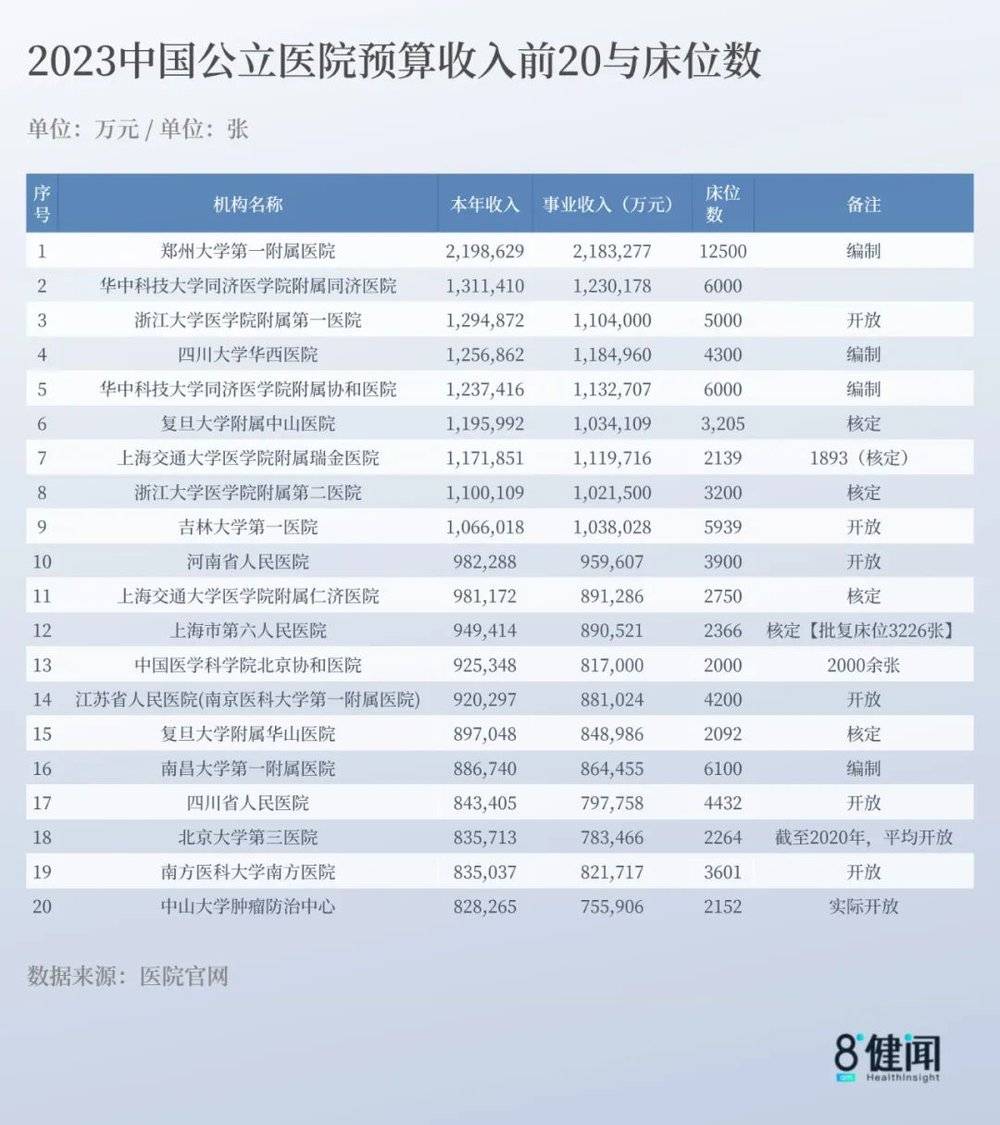
半月前,八点健闻梳理各公立医院最新预算发现,全国至少已有10家公立医院的近三年收入预算超过100亿,成为“百亿医院”。
当进一步对比各医院收入预算与床位数时,可以发现,“百亿医院”里是一张张“百万床位”。
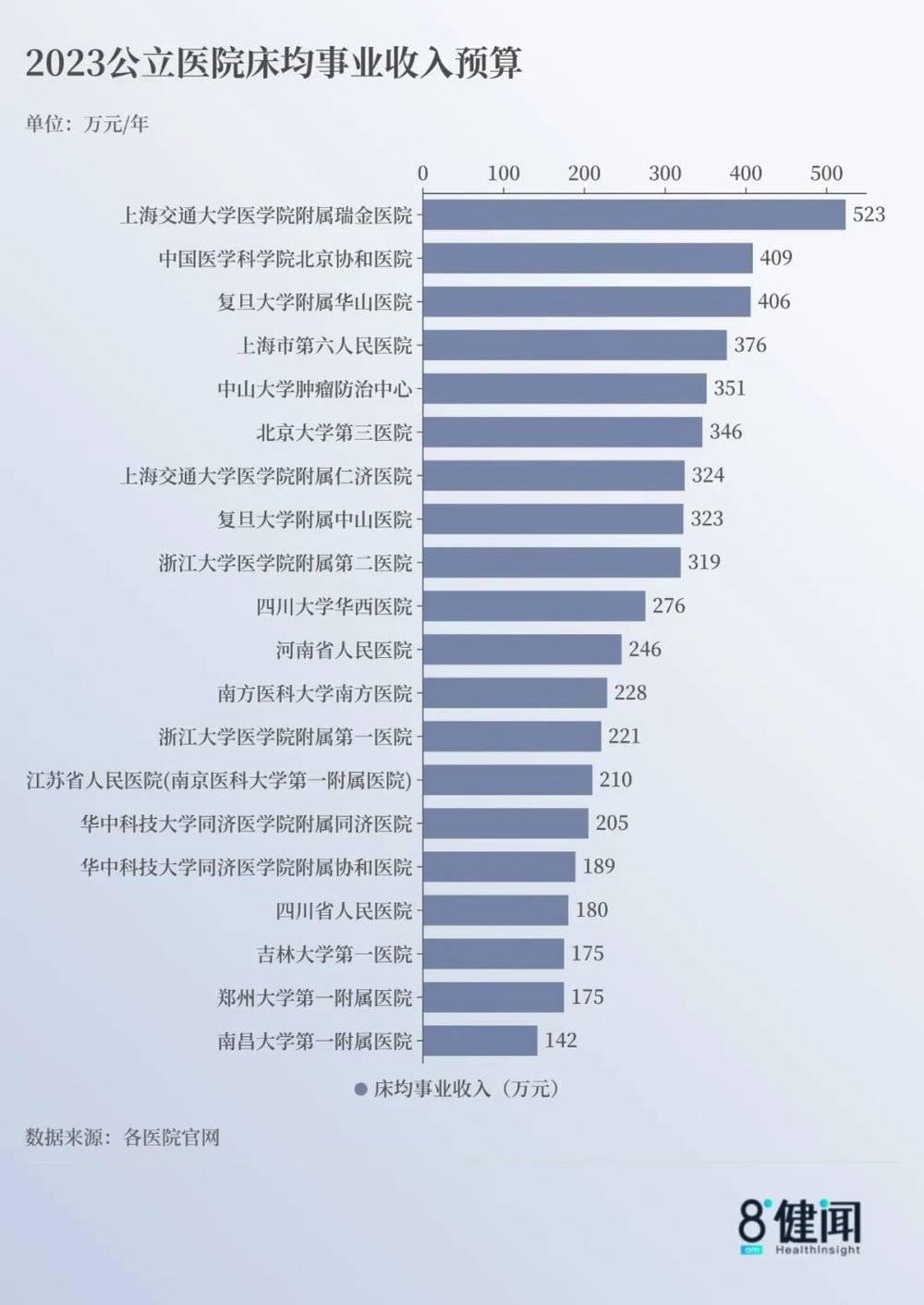
不仅全国前10,全国2023年收入预算排名前20的三甲医院里,每家医院的“床均业务收入预算”也都超过了100万/年,家家拥有的都是名副其实的“百万床位”。
制图/表:张雨箫,下同
在全国收入预算前20名的医院数据中也能看到,床位多与床均收入高,并不成正相关。
比如,上海交通大学医学院附属瑞金医院(下称“上海瑞金医院”),其官网显示核定床位数为2139张,但床均业务收入预算达到523万元,稳居榜首,几乎代表了国内公立医院的最高水平。
郑州大学第一附属医院(下称“郑大一附院”),12500张床位的床均收入仅为174万元,远低于上海瑞金医院、北京协和医院,甚至在收入预算TOP20医院内排名倒数。
多位三甲医院总会计师向八点健闻表示,虽床均收入(也称“单床收入”)平时并不怎么计算,但床均收入的高低,一定程度上代表了一个医院的运营效率,包含却不局限于床位周转率、处理疑难杂症能力、门诊与住院收入占比的情况,以及不同科室的重视程度。
换句话说,床均业务收入,是衡量一家医院运行效率、技术水平、管理能力的重要指标之一。
数据也印证了“公立医院床位”背后,医院追求方向的演变。
对我国公立医院而言,床位一度是增长最快的医疗资源之一。2003年后,医院扩张潮掀起,公立医院们迅速“跑马圈地”、增加床位,“把医院做大”的目标非常明确。即使国家控制公立医院大规模扩张的呼声从未停歇,但“一床难求”的背景下,难以压制公立医院继续扩张的动力。
在此背景下,当两年前徐州医科大学附属医院宣布砍掉1000张床位时,业内不解。与此同时,医保、国考也逐步发挥更多作用,也开始预示着靠比拼床位数量、以床位论英雄的时代已去。
但在医院内部,一张床位背后仍然意味着更多的资源,科主任为了能争取多要一张床位,磨破嘴皮子。上海一三甲医院总会计师称,虽然一边临床医生苦床位周转率久矣,但另一边科室仍在互相争抢床位。
随着“先做大,后做强”发展的神话被证破灭后,全院“一张床”的讨论声四起,砍床位,调结构,看结余,重拾医院定位,已是“百亿俱乐部”成员追求的新故事。
500万、400万、200万,上海的医院床均收入突出
一个人该如何想象自己住院时的场景?
纪录片《人间世》曾在许多不同的病房里取景。房间里有滴滴作响的仪器,透明的药物在塑料软管里安静地流动。患者躺在多功能护理床上,床垫上升,抬起他们半个身子。有的时候,日光灯衬得病人们的脸色越发苍白,而有的时候,阳光从落地窗洒进病房里,穿过淡黄色的窗帘,将整个病房照得温暖、通透。
在病房里,年幼的人看到的是衰老、疾病,闻到的是刺鼻的消毒水味。而随着年龄的增长,经济压力的重担转移,不再年幼的人们重新进入病房。他们开始思考:我躺在这里的每一天,要花掉多少积蓄?
社交媒体上风靡一时的《银发川柳》里,一位日本老人曾写道:“存钱一辈子/真正用钱时/已在病床上。”
在中国,一家医院、一年、一张床的平均业务收入大概能有多少?
八点健闻统计的2023收入预算前20的大医院中,每家医院的“床均业务收入预算”均超过了100万,是名副其实的“百万床位”。(注:由于公立医院披露的预算数据中,在“事业收入”板块中没有细分门急诊、药物、住院等收入,故本次统计出的“床均业务收入”不等于“单床位收入”,且比实际情况较高。)
一般来说,我国一家县医院的床均业务收入是30万~50万,地市级医院大概在60万~80万左右;中心城市的三级医院为150万~200万,这些医院普遍“国考”排名前100以内。
医院运营管理资深专家由宝剑告诉八点健闻,“较高级别的医院多是靠手术收的钱,而县级医院大部分是靠躺在床上打点滴收的钱。”
在收入预算前20的公立医院中,床均业务收入预算平均值为281.14万,中位数为260.81万,床均业务收入预算最高与最低的医院,相差了3.7倍。其中,复旦大学附属华山医院(下称“华山医院”)以405.83万的床均业务收入预算位列第三,仅次于北京协和医院的408.5万。而上海瑞金医院床均业务收入预算高达523.48万,稳居榜首。
资深业内人士向八点健闻表示,统计的床均业务收入预算与实际相比略大,但瑞金医院床均业务收入高确是事实。
“上海三甲医院的特点是自费病人多。门诊人次来看,基本上本地人和外地人对半开。住院病人则更明显,本地人仅占三分之一左右。”上述业内人士进一步解释,病人来上海看病,许多都是无法在当地解决的疑难杂症,因此治疗要求、用药都是比其他病人更高的,手术也更复杂。
一位医院政策研究专家向八点健闻表示,上海瑞金医院作为综合型医院,523.48万元的床均业务收入,是非常高的。他说,即使按粗糙算法,在预算上砍掉一半,假设决算的床均业务收入是250多万,也相当于每床/每天的收入接近1万。
“假设按照平均住院为7天,出院患者次均费用也在6万~7万。”
除了上海瑞金医院之外,上海的华山医院、复旦大学附属中山医院等,床均业务收入也非常可观。如果将收入预算20强医院们打乱,按照床均业务收入重新排名,会发现位于上海的医院们,大多名列前茅,在前10中霸居4席。
医改专家、中华医学会医院管理专业委员会会员徐毓才认为,医疗服务价格在地域上影响了床均事业收入。在寸土寸金的上海,市民收入高,经济发展水平相对较高,因此医疗服务价格标准相对其他省市来说较高,从而导致床均业务收入高。
上述资深人士也表示,上海辐射长三角地区,经济相对发达,患者更愿意在医疗支出上投入更多资源,也推动了上海医院的经济产出。
另一特点鲜明的是北京协和医院(下称“协和医院”)。
协和医院作为“国考”状元,收入预算未过百亿,却有着408.5万的床均业务收入预算,位列第二。内蒙古人民医院总会计师刘宏伟说,相较于偏远地区,北京的医院门诊收入多;但即使砍掉一半,协和医院200万的床均业务收入预算,仍然是笔不小的数目,符合其“国家级医院”的地位。
另一个原因是协和医院里,代表医院治疗疾病的技术难度、收治疑难重症的综合能力的CMI值高。(CMI值:指病例组合指数,是国际公认的代表医院治疗疾病的技术难度以及收治疑难重症的综合能力。)
多年来,在患者眼中,“疑难杂症去协和”似乎已经成为一种共识。上海一家三甲医院总会计师表示,其所在医院,CMI值应该“不到1.3”,但协和医院“是很高的”。
资料显示,早在2015年,协和医院的CMI值就已达到1.21。而在2017年,协和医院心外科的CMI值高达4.11,不仅为全院最高值,也居北京市首位。“心血管科往往不住院时收入很低,一住院收入就很高。”中国社科院公共政策研究中心特约研究员贺滨道出高CMI值和单床收入的关系。
相较之下,郑大一附院在《2021年度河南省三级医院基于DRG绩效分析报告》中的CMI值为0.89,低于河南省二级公立医院CMI值中位数0.98。而在统计中,其2023年的床均业务收入预算仅为174万,虽然比基层公立医院高出许多,但仍然为收入预算20强医院中的倒数第二,“百亿医院”中倒数第一。
郑大一附院以219亿的巨量收入、巨大规模、和12500张的超多床位为特色。“宇宙最大医院”是它的别称;服务河南省的一亿人口是它的能力。但这些“量”大,此时却与其接近垫底的床均业务收入预算形成鲜明对比。
贺滨指出,影响郑大一附院床均事业收入的因素有很多。“管理水平可能存在问题,毕竟机构规模大,长期粗放式管理的转型难度可能比较高。”此外,2021年底全面接管河南省省立医院,也会在一两年之内让管理方面出现一些磨合问题,产生负面影响。
如果单看2021年的决算收入数据,以其接管河南省省立医院之前的8500张床位数来算,郑大一附院的床均业务收入约为219万,处于收入预算前20医院的中下游水平,并非如今的倒数。
这或许也在印证,医院规模越大,吸收的病人越多,要想在这个高质量的时代背景下管理得好就越难。
“对任何一个级别医院来说,规模都一定要适度。达到盈亏平衡,这才是最重要的。”由宝剑说。
多重因素下,被拉扯的单床收入
想要提升单床收入,并非易事。
而且,仅仅从单床收入的高低这一指标,就判断医院到底强不强也略有武断,毕竟影响单床收入的因素很多。
从费用角度考虑,计算出的次均费用、结余才能算整个资产的运行效率。
“门诊住院比例、专科特色、病种结构、平均住院日时长,各地物价水平等,用DRG、CMI值进行校正后,才是单纯的管理效率问题。”针对单床收入是否能代表一家医院的运营效率问题,一位医院政策研究专家解释道。
单床收入高,与CMI值也并不能百分之百挂钩。
“单床床位收入高,也许是接收的病人 CMI 值高,多为疑难杂症患者,医保付费多;也许由于病床周转率快,虽然 CMI 值低,但病人两三天便出院,接诊的患者人数多,单床收入也高。所以,医疗收入要考虑两个问题:一个是单价,一个是数量。”刘宏伟表示,但反过来,CMI 值不高,病床周转率也不快,单床收入很大程度上不会很高。
除此之外,还要看门诊与住院的比例。
“医院的门诊患者数和住院患者数比例越大时,表明医院对患者的吸引能力越强。”刘宏伟进一步解释,这里面涉及到医院和患者的博弈能力,患者想住院,但由于就医患者多床位少,住不进去,大多数只能在门诊就医。像北京的知名三甲医院,门诊收入较多,比如某年首都医科大学附属北京朝阳医院门诊收入大约占到医疗收入的55%,同年的内蒙古自治区人民医院,门诊收入仅占医疗收入的30%。
“偏远地区医院收不到病人,医院和患者的博弈能力低,一般情况下住院报销比例高于门诊,所以患者都要住院,也就增加了住院患者人数和住院收入。”
多位医院总会计师向八点健闻表示,北京、上海这些地区的医院收入预算与实际收入可能有5%的差额,“像协和、瑞金这些医院大多不是当地医保病人,拿着现金然后异地结算,最后他的确认的收入和医保确认的收入基本上接近。”
某三甲医院绩效管理部门相关人士表示,2020年协和医院“国考”排名下滑到第3名,主要因为疫情影响,接收疑难杂症患者数量减少,导致“国考”扣分。
“虽然单床收入不直接纳入考核,但仍是多种指标考核捆绑下的产物。”上述绩效管理部门人士称,国家卫健委会让医院提供一些数据,比如医院呼吸机配备数量、重症医师数量,ECMO配备数量,也包括病床数量。
“医院会整体算出床均收入,再刨除药耗等收入,看床位在不同科室的收入有多少,或者床位在不同科室不同大夫管辖的诊疗组上,是否有更优的产出。”该相关人士称。
所以,单纯的床位数量,床位产出多少,已不是唯一比拼标准,更多的是看收入结构如何、CMI值多少、DRG影响下医院如何与当地医保局进行磨合并获得支持补偿;以及CMI值较高的科室布局。
从这一维度来看,郑大一附院还是难逃“焦虑”。
如前文所述,郑大一附院的CMI值仅为0.89;甚至远低于安阳市人民医院和周口市中心医院。但郑大一附院在其他市级医院“抢人”、全面接管河南省立医院,也看中了河南阜外医院心外科、河南省立甲状腺外科等CMI较高科室的人才。
积弊久矣,作为河南这个医疗资源相对并不充足的区域医疗龙头,显然郑大一附院也开始谋划新的故事。
中国人“爱住院”,成床位增速推手?
床位之争,无论是历史因素,还是特殊地域原因,表面来看,“爱住院”的中国人可能是推手。
梳理《中国卫生健康统计年鉴》可见,公立医院院均床位数与全国百人住院人次高度正相关。数据显示,过去十年,中国的住院率出现了快速的增长——2012年,职工医保和居民医保的住院率分别是14%和7%,到了2021年,迅速上升到了17.7%和15.2%。
要知道,少有国家和地区的住院率超过12%。
为何中国人如此“爱住院”?
一方面,之前个人账户负责门诊,医保统筹资金负责住院,则会有患者为了报销而选择住院,甚至医院诱导住院,或“假住院”的现象;另一方面,急性期后的医疗服务发展欠缺,再入院率和再急诊率不能得到有效控制,从而推高了住院率。
在近几年,确有医院用“3000张床超过5000张床”,用不足别人三分之一床位干出来别人几倍收入。在这些医院,医疗效率的影响被无限拉长。
时代在变,医保控费、个账改革下,“百亿医院”需要开始讲新故事。
但在新故事的脚本中,未来床位是否会过剩?
除了徐州医科大学附属医院宣布砍掉1000张床位,在疫情后大规模的新基建下,ICU一张床位收入百万,但医院却空有设备、无医护和病人。
“借助县医共体和紧密型医疗集团的成立,发展疾病预防并实现90%的患者在区域内治疗。”北京惠宏艾德医院管理集团首席专家傅天明教授表示。“因此未来从县域至大型城市就医患者人数势必减少,再加上日间手术、日间放化疗的开展,医院床位的周转率也会提高。”
例如,1500床的医院,平均住院日数从8天降至6天,就代表每月将多出11,250床日,也就是每月需要增加1875位住院患者。“因此,目前医院对床位的扩充,应该审慎思考。”傅天明补充道。
以此来看,未来床位或过剩,砍床位可能会是一个未来趋势。
根据OECD统计数据,2005年~2015年,当美国、日本、法国等发达经济体在不断减少床位数的时候,中国、韩国、印度却在不断增加。
“百亿医院”纷纷一面努力调结构,提升医疗服务收入,一面降低药耗收入,推行检查检验结果互认,摆脱医院作为“医疗大卖场”的称号。
总的来说,目前中国床位总数足够,但区域分布不均,科室之间分配情况不同,造成一定程度上的床位闲置。北京、上海知名医院,在维持2000多张床位运转情况下,除了提升效率,合理运用社会办医床位资源,也是一种选择。
一位曾在北京大学肿瘤医院问诊过的患者向八点健闻表示,做手术时并不在本院做手术,而是选择北京市丰台区的一家医院手术住院。同样地,近日处于舆论中心的北京长峰医院,也一度是住院处,这也是偏远地区,门诊的收入占比小的原因之一。
除此之外,个账改革后,门诊也可以报销,从需求端,被打上“爱住院”标签的中国人,还会选择住院吗?
如今,因疫情而耽搁的医院基建项目,依旧重启,有的医院则在向拿到“百亿医院”的会员资格冲刺,但还有一些顶级医院,开始传递新故事。或许多年过去后,医院在床位基建上会有一次“慢刹车”。
本文来自微信公众号:八点健闻 (ID:HealthInsight),作者:春昊、雨箫、卓雅

