本文来自微信公众号:八点健闻 (ID:HealthInsight),作者:习翔宇、张雨箫,原文标题:《被冲击的ICU:越基层,越难解,还有经济账之困》,题图来自:视觉中国
重症监护室里的人们,在沉默的呼吸和仪器的滴滴声中即将迎来春节。
刚刚过去的2022年的最后10天里,重症资源的压力咆哮着席卷北京、上海等大城市,来不及停留,又一路冲进县城。
时至今日,全国重症资源短缺已不再是秘密。
医院的重症资源在2022年最后半个月内快速扩容,医院里展现“中国速度”——“就像当时建火神山一样。”有院长回忆称,重症监护室(下称“ICU”)床位、呼吸设备等被快速地建立起来。
12月27日的国务院联防联控机制新闻发布会上,国家卫生健康委医政司司长焦雅辉表示,中国重症医疗床位数从11月公布的每10万人口不到4张,暴增到每10万人口12.8张。
曾经,中国用了6年时间,将重症床位数提高了50%。但这次,只用了一个半月,这个数字就足足翻了3倍。
还不够。距离2023年还有4天,焦雅辉再次重申重症资源扩充的要求:定点医院重症床位和可转换重症床位达到总床位数的20%;三级医院需要建设“可转换重症监护单元”,确保需要时,24小时内重症监护资源能增加一倍。
但值得担忧的不仅仅是床位本身,而是与之匹配的救治能力。
硬件建设的表象下,八点健闻发现,在多地基层,这场生死时速的ICU扩容难题,比想象的更为复杂——大城市的医院如火如荼地调配着资源,但患者太多,资源吃紧依旧:设备靠抢、一床难求、患者病重;
小城市和县医院,涌入的患者量远超预期:有的地方,一级医院因技术问题“不敢治”,做不到“分级诊疗”,患者只能纷纷转向二级以上医院;而有的地方,陆续返乡的子女带着平时不愿去医院的独居老人们,挤进医院的急诊、呼吸科。县城里,重症床位一夜爆满,骨科、儿科都被改为呼吸科,甚至主要收治心脑血管重症患者的CCU(Coronary heart disease,心脏重症监护室)里,也全是重度肺炎患者。
除此之外,被疫情围困已久的医院,也承担着扩建ICU带来的经济压力。谁来为这些新增病床和设备买单?建起的床位谁来管?这次的重症高峰过去后,扩充的ICU设备闲置了怎么办?ICU医护人手不足之困,仅靠一个月的培训,就能应对吗?
这一切都在考验着每个基层医院的管理者。
眼下只能靠“扛”——重症难题在短期内难以解决,并且是越基层、越难解。
缓解重症:大城市靠分级,小城市靠命运
夜很深了。住院大楼门口,一名中年男人拎着用油漆桶装的衣物棉被,匆匆上楼。
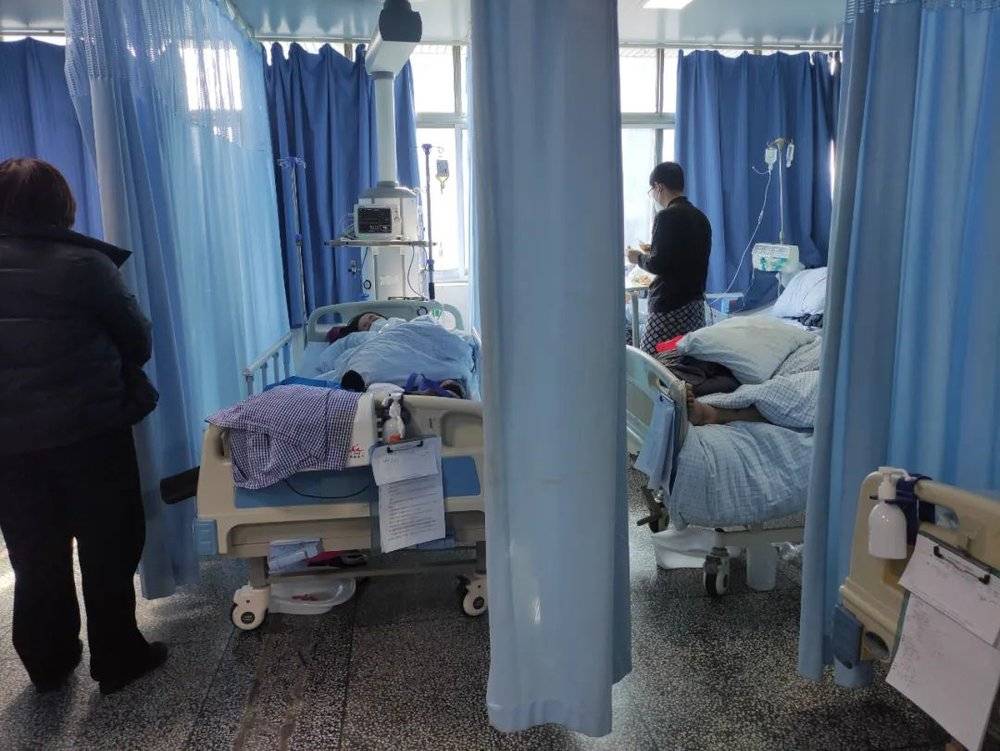
12月29日晚上10点,安徽省淮南市,这座城市有300多万人口,是中国绝大多数城市的样貌。淮南朝阳医院的ICU外,有14名家属在等待。这是一家三乙医院,跨年当下,ICU候诊区中间坐满了人,连排座椅旁,摆着一张折叠床。墙角的长凳上一名老先生垂头发呆,旁边两名中年女人躺着睡觉。
相较于吵闹的急诊,拥挤的普通病房,ICU格外安静。隔着几道门,病重的患者在里面,楼梯口和电梯旁,家属打着地铺在外面。
等待的家属都不说话,沉默着看手机或是睡觉。一名家属接到询问患者病情的电话,答复几句情况还好就挂断。候诊区安静的只能听见通风井的风声,以及监护室内不时响起的滴滴声。
ICU里早满了,病人大多处于昏迷状态,护士在其间来回穿梭,只有时不时监护仪传来急促的报警声。突然有人喊了一声“抢救”,好几名医生护士一拥而上抢救新转来的病人。
淮南朝阳医院急诊科兼重症医学科主任袁振华说,这样的极限情况已持续半月。他告诉八点健闻,社会面放开后,先是发热门诊爆满,到了12月底,重症患者开始快速增加,原本只有7、8名患者的ICU,一天之内,16张床位迅速满员。

几乎全是新冠感染诱发基础疾病恶化的老年人,平均年龄在70岁以上,“基本上每个都有肺炎”。只有两名年轻人,一名是与新冠无关的脑干出血,另一名是41岁男性,有肥胖这一高风险因素,高烧6天后送到急诊室时氧饱和度只有30%左右,“来了之后就是‘白肺’,现在还没有过病危。”
12月29日这天,医院急诊接诊了180多名患者,收了50人多住院。收治住院的患者中有一半都够得上重症标准,但重症监护室腾不出床位,只有两例病情最危重患者住进ICU,其余收住心脏重症监护室(下称“CCU”)和呼吸与危重症医学科病房(PCCM)。
淮南朝阳医院心血管内科副主任宋虹也在面临同样的困境。他负责的心脏中心原本有8张CCU床位,硬在角落加了2张床位。床位间隔太窄,护士用手比划说,自己得侧身才能穿过。
宋虹在元旦期间刚刚感染过,还在剧烈咳嗽,他目前的困难还是“老三样”——医护人员感染后减员、缺床位、缺呼吸机。原本CCU只有一台呼吸机,医院紧急调配来3台,供4名严重肺部感染患者使用,但还缺1~2台呼吸机。
“现在不止4个‘大白肺’,还有一些‘小白肺’,都没有呼吸机给他们用,我们就用面罩吸氧来解决他胸闷的症状。”宋虹说。除此以外,氧流量表、防护面屏、N95口罩等耗材也出现短缺,“大家都是一个口罩套一天,其实这是不正确的使用,但是为了节省资源只有这样。”
宋虹的CCU里,基本上是新冠感染后心血管疾病加重的患者,以及ICU转来的相对较轻的重症患者。
为了确保重症患者能周转,他和ICU主任袁振华达成了一个共识——尽量互相给对方留一张床位——CCU加重的患者能够转去ICU,ICU不需要呼吸机的患者转来CCU。
为了缓解重症患者无处周转的困境,一些城市里,当下还有另一种关口前移的办法——靠城市内的分级诊疗,提前干预和照护肺炎患者,控制其病情,以减少对重症资源的冲击。
但运用“分级诊疗”,大城市里的情况相对好一些,社区卫生服务中心的资源到位较快。
北京一家社区卫生服务中心医务科主任李莉(化名)告诉八点健闻,现在来社区就诊的病人,血氧饱和度低于93%的患者,都会建议患者吸氧。一般社区会让患者上下午各吸一小时,连吸三天,“60岁到70岁之间的这些老人,一般三四天就能从90%恢复到不吸氧的状态,可以一定程度降低发展成重症的概率。”
还有一类是在上级医院确诊了重症肺炎的病人,现在二级以上医院输液人数多,老人和家属又担心交叉感染加重老人病情,“他们在那输一次抗生素之后回到社区来,我们一边给他吸氧,一边继续输液治疗。”
1月4日,上海市也发布了《2022版上海市新型冠状病毒感染诊治规范与分级诊疗流程》,其中提出,有严重基础疾病的感染者以及部分重型和危重型病例,由社区卫生服务中心转诊至区级医院。
数据显示,截止到1月3日,上海社区卫生服务机构新增吸氧位1711个、输液位2562个、发热诊间238间。同时,抗病毒药物(小分子药物)、指氧仪、氧气罐等物资优先向社区倾斜配备。
北大医疗海洋石油医院是天津的一所二甲医院,重症医学科主任苏海华告诉八点健闻,天津市也通过“分片包干”发挥一些医联体作用。医院作为片区中心医院,对口的海河南岸4家社区卫生服务中心,对社区进行培训。在此之前,一级医院门诊禁止输液,现在要求社区卫生服务中心全部开设输液室、氧疗室。
但走出大城市,在与淮南市相似规模的城市中,三级诊疗系统以期发挥作用却困难重重。
淮南朝阳医院心血管内科副主任宋虹曾在上海进修过,在他看来,上海的社区医院“讲白了相当于我们县医院的水平,甚至相当于我们市级医院水平。”
宋虹收治的住院患者相对较重,但现在等待床位的患者也很难转诊至下级医院。根据宋虹了解,淮南市的几所县医院也是满员状态,“是因为他们的满员,然后带动了我们更满。”
“在我们的城市里,社区医院可能有些医生只能看很基础的病,甚至晚上都没有人值班,病人怎么去?”宋虹说,“社区医院好多也是技术力量不够,做不了复杂的,比如连CT都没有,怎么去判断‘白肺’?甚至连监护仪都没有,怎么去抢救危重病人?”
目前,宋虹面临的重症高峰还呈上扬趋势,他认为高峰会持续到春节前后,原因不是返乡人群造成新一轮感染,而是子女返乡后才会带老人到医院。“以前老人他自己来不了,小孩不在,经济上也没钱。小孩打工回来有点钱,给老人看病就送医院。”
临近春节,宋虹心里越来越不踏实,他担心收治的病人病情会越来越重。子女返乡后陆续带生病的老人进医院看病,拖到那时候的老年人“(病情)都很重”。
可转换ICU仓促上马,但缺设备、缺医护
“叮哐、叮哐、叮哐……”
ICU中心监护室里,报警声响起。这表明某张床上的重症病人生命体征不稳,需要紧急查看情况。
ICU中心监护室的大屏幕,能实时监控各张ICU床上患者的生命体征状态,包括心率、血氧、血压等,这是ICU里极其重要的一个警报点。
平时,护士们听到这样的警报声,会立即起身响应。在北方一个地级市的三甲医院,RICU主任李琴(化名)手下,有2位护士通过监护室的大屏盯着10位重症患者的情况。重症患者增多的这两天,所有病患不是上经鼻高流量湿化氧疗,就是上呼吸机,RICU中心监护室里“叮哐叮哐”的报警声此起彼伏,似乎“永不消停”。
但是,快速转化的一批ICU病床里,并没有这样的中心监控室。
李琴所在的医院,临时将呼吸科普通病房的10张急救床,放上呼吸机,改成了可转换的ICU病床。
“但条件总归差一些。”她说,病房里住了68位患者,25位患者是重症肺炎。除去RICU里和这10张急救床改建的可转换ICU病床,还有6余位重症的患者,无法得到ICU级别的治疗。李琴只能随时准备在普通病房里给他们插管、上呼吸机。
中心监护设备的安装是大工程,短期内实现很困难。没有中心监护室的可转换ICU病床,只能靠护士们的人工巡逻监控病人们的情况。在李琴看来,这样的“可转换ICU”很难称之为ICU。
哪怕一小时、半小时巡视一次的医护们,响应病情的速度也不能和中心监护室比——尤其是值夜班的时候,虽然已经增派了人手,但面对突然几倍增长的工作量,大家的体力、身心都要承受巨大考验。
转换ICU床位时,没设备是最大的问题。
从患者到医生,从等床位慢慢变成了等设备,甚至有呼吸机就是希望。
2022年的最后两天,李琴也收到了好消息,医院加购了10台呼吸机。12月29日晚上,李琴接到电话,说呼吸机第二天下午到。建一个中心监护室已不抱奢求,有呼吸机至少能救人。听到这个消息,她比了一个“胜利”的手势。
增加与ICU床位相匹配的人手,也面临困境。
多家医院告诉八点健闻,ICU医护需要的综合能力,无法短期内培训出来,即使培训了知识,也需要长时间的实操累积经验。要把外科医护培训成ICU医护,更是难上加难。培训可转化ICU医护,没有想象的那么简单。
淮南朝阳医院给医护们下发了ICU的培训视频,但大家没时间看。呼吸科主任张瑞侠的门诊量翻了一倍,ICU一张床位要求3名护士,实践里也需要至少2名,目前的普通病房里,一张床只配备了0.4名护士。医护本身忙不过来,来不及培训,而人数配比又达不到ICU的要求,“怎么转化呢?”张瑞侠无奈。
相较于其他医院,杭州顾连玺桥康复医院重症医学科主任杨玉敏的处境更艰难。作为一家二级康复医院的重症医学科主任,杨玉敏管理着42张ICU床位。原本重症监护室就住了40名病人,全是上级医院转来术后康复的重症病人,平均年龄达到85岁,在重症监护室的住院天数基本都在一个月以上。
12月底,重症监护室病人开始成片地感染新冠。杨玉敏将监护室里不需要上呼吸机的病人全部转去HDU(ICU和普通病房之间的过渡病房),腾出7、8张床位留给普通老年病房转重症的老人。“我们开了个紧急会议,临时再扩5~10张的ICU,腾5~10张的HDU床位来把呼吸机配上。我们应急把这些病人集中到HDU上呼吸机,总比在普通老年病房那边要强很多。”杨玉敏说。
增加的ICU床位,加剧了ICU医护短缺之困。杨玉敏说,正在从集团其他医院调来护士增援。
北大医疗海洋石油医院试图通过“老人带新人”来试图解决人手短缺的困境。
重症医学科主任苏海华说,医院里现在只要有ICU背景的,不管在哪个科,全部都被抽调到一线去护理病人了。一位曾经在ICU工作的张护士长,因为年龄大了,转岗去了机关的预防保健科工作。但这次,她也被调回一线,主管刚刚建立的呼吸重症监护病房,连培训加带教新人。
医院也困于经济账
重症过载带来的经济账,同样让医院头疼。
临时增加ICU床位数势在必行,南方一家二级医院的管理者也表达了担忧,来年医保基金会不会支付这些临时ICU床位的治疗费用?
医院的实有床位数超过核定床位数是很多医院的普遍现象,这段时间,二级、三级医院收治的住院患者数量猛涨,实际住院人数也超过核定床位数。
“如果实际病人收治远超核定床位,那超过的医保到底会不会支付?一方面尽力应收尽收,另一方面我们也确实有这个顾虑。”该管理者表示。
2023年1月6日,国家医保局发布《关于实施 “乙类乙管”后优化新型冠状病毒感染患者治疗费用医疗保障相关政策的通知》(下称“《通知》”),规定对住院的新冠患者延续“乙类甲管”时的政策,全额保障新冠患者的住院费用。新冠患者符合卫生健康部门制定的新型冠状病毒感染诊疗方案的住院医疗费用,由基本医保、大病保险、医疗救助等按规定支付后,个人负担部分由财政给予补助,所需资金由地方财政先行支付,中央财政按实际发生费用的60%予以补助。
在此基础上,地方医保局具体如何同医院结算费用?各地的情况有所不同。以DRG/DIP支付体系的地区来说,DRGs/DIP至今没有新冠感染编码,医保基金按病种分值付费无从谈起,下一步将如何报销?也有医院表示担忧。
八点健闻在采访中了解到,目前新冠重症感染者普遍按肺炎确诊。如果按DRG/DIP计算,新冠重症感染的整体治疗费用肯定远高于普通肺炎。
一名医生举例说明,以前治疗一名心衰病人,可能住院一周,总花费3000~5000元。但是现在,心衰合并肺部感染,要用抗生素、呼吸机。一旦合并感染,可能需要住院两周,甚至更长。
“这种情况,不可能不给患者用呼吸机,但用了呼吸机费用肯定要超。现在不可能按照医保去救,必须先救人,医保的问题之后再说。”该医生说。但这部分远超普通肺炎的治疗费用,在DIP/DRG分组中具体如何收费,大家心里都没底。
1月8日,陕西省医保局出台政策,规定对新型冠状病毒感染患者的医疗费用单列预算,不纳入定点医疗机构的总额预算指标,不纳入DRG/DIP支付范围,实行按项目付费。政策还明确了,个人负担部分各级财政的补助比例:中央承担60%,省级承担20%,市县承担20%。
11月11日,广东省医保局发布的《通知》政策解读中,细化了新冠感染患者的报销范围:入院第一诊断为新型冠状病毒感染患者的留观、住院医疗费用,包括治疗相应的基础病、合并症、并发症等,纳入特殊医疗保障政策,给予全额保障。
由于还未到医保结算周期,各地医保局实际如何与医院结算费用,还有待观察。
为了救治新冠感染患者,增加的医疗资源投入里,谁来付钱是另一个问题。
此前,按国家卫健委要求在12月底前,三级医院综合ICU床位要达到总床位数的4%,再按照床位总数4%的比例改造可转换ICU床位。
一张ICU床位连带仪器设备的价格“不说一百万,也有大几十万”,经历疫情三年,财政困难的医院是否有余力,也存在问题。

2022年上半年,南方一家三级医院被征用为“红码定点医院”一个多月。全院1000多名医护人员只服务30多名新冠感染患者,以及10多名无法转走的重症患者。新冠感染患者的治疗费用医保全额报销,但是医院不能接诊其他患者,每个月5000万元的收入没有了。
收入少,医院经营的压力变大。如今面对ICU扩建,医院在风暴中默默承受的,还有一笔支出的压力。
据采访了解,目前各地普遍是医院与地方政府协调采购医疗设备。如淮南朝阳医院,医院自己紧急采购来7台有创呼吸机,当地卫健委协调来了3台有创呼吸机。
国家卫健委要求12月底前落实医疗资源准备,天津市提早了10天。12月20号,海洋石油总医院便将所有重症相关设备配置到位。重症医学科主任苏海华表示,“财政补贴一部分,但是医院肯定是出大头。”
“呼吸机、高流量氧疗仪、各种的泵、升降温毯、监护仪、便携式支气管镜等以后也用得上的。ICU、呼吸科、各病区抢救室以前没有配备这么多急抢设备,等于添置了一大批家当。未来可能医院此类设备不会像今年这么集中购置,一下子都到位了。”苏海华说。
在北方的那家三甲医院里,李琴表示,医院新购置了10台呼吸机,医院承担一部分,市工信局资助一部分,设备费用“五五开”。
本文来自微信公众号:八点健闻 (ID:HealthInsight),作者:习翔宇、张雨箫

