然而,不知你是否和我有一样的疑问:BMI,一个简单的身高体重公式,忽视人体的肌肉、脂肪含量、分布等等等重要特征,真的可以成为家喻户晓的肥胖标准吗?
它又是如何获得今天的地位的呢?
BMI:源于一个数学家的执念
BMI (Body Mass Index),身高体重指数,它的出现,并非需求所致,最早的BMI源于一个热爱用准确数字去勾勒我们的社会的数学家、统计学家、社会学家和天文学家凯特莱(Adolphe Quetelet)。
凯特莱是比利时人,用数字去勾勒整个社会人群是他的挚爱。他曾经致力于用变量来了解整个社会的犯罪率、结婚率或自杀率等现象背后的统计规律,凯特莱努力的成果中,有一项仍然被广泛地继承了下来,成了他最持久的遗产,那就是BMI。
在当年,凯特莱并非用这个指数来测量人胖不胖,他关心的是“普通人” (l'homme moyen,即:the average man)的特征。那是一个代表着人群平均水平的人,为了找到这个人,凯特莱需要一个身高体重的关系,来拟合高斯曲线——毕竟,凯特莱深信,正态高斯分布是整个自然界的典型分布,大规模人口研究得出的人类身体特征肯定是符合高斯分布的。
到了1832年,凯特莱终于找到了这个量,他指出,除了出生后和青春期的突发性生长外,体重的增长与身高的平方成正比,因而,这个数值又称为凯特莱指数(Quetelet index)。

凯特莱,图源:Belgium post
凯特莱找到了BMI也许更多地是出于他对数字的“洁癖”,并没有想到什么样的直接应用场景,但将近一个世纪之后,保险公司们找到了。
保险公司注意到,投保人的理赔数量会随着肥胖增加,因而迫切希望能够量化这一指标。1940年代,美国大都会保险功能公司的副总裁、统计学家都柏林(Louis I. Dublin)甚至根据给定身高记录的平均体重,制定了一个正常体重表,用来参考。
二战后,肥胖成为医学日益关注的焦点,寻找一个合适的量化指标变得尤为迫切。人们逐渐发现,成年人的体重与身高平方成正比,这正与一个多世纪前凯特莱的定义类似。1972 年,明尼苏达大学胆固醇和心脏病生理学研究员凯斯(Ancel Keys)参考了都柏林的量表,证实了凯特莱指数的有效性,并将其命名为BMI。
到1985年,美国国立卫生研究院和世界卫生组织采用了BMI。到21世纪,BMI已广泛应用于临床,各种医疗保险和医疗补助服务中心纷纷采用了BMI作为护理质量的衡量标准。

BMI准确吗?
BMI的优秀之处在于,它让人类的胖与瘦有了量化指标。
BMI在25-29.9之间属于“超重”,30以上属于肥胖;BMI高于35表明一个人“严重肥胖”,高于40则属于“肥胖症”或“病态肥胖”。另一方面,低于18.5的BMI值通常也被认为是明显不健康的,15通常被视为“饥饿”的上限,经过多次争论,BMI18成为了2006年米兰时装周上模特可接受的最低值。
需要肥胖量化指标的人们抓住了BMI如同抓住了一根救命稻草,然而BMI准确吗?
医生们发现,BMI的公式有着显然易见的缺陷。拥有等重的肌肉和脂肪的一样高的两个人,他们的BMI是相同的,但肥胖体量和分布情况却可以很不一样。比如:一个拳击手或是健身教练可能会拥有一个较常人更高的BMI,那是源于他们良好的肌肉脂肪比。
更为麻烦的是,个体之外,年龄、性别和种族的差异都会导致BMI的不同,BMI的统一标准对某些族群会失效,这也一直是BMI备受争议的原因。
根据世卫组织的数据(如下图),东亚人群的BMI相对还是比较低的,然而相同的指标却并不意味着相同的健康标准。
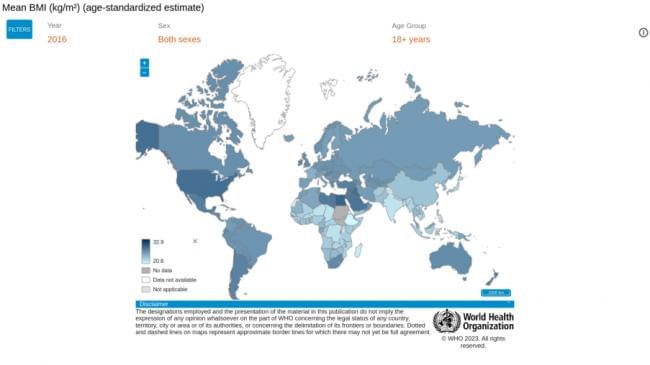
以糖尿病为例,与欧洲人相比,东亚人的BMI较低,但却更容易患上II型糖尿病。一个BMI为23的欧洲人通常被认为很健康,但是BMI为23的东亚人却可能患有糖尿病。这主要因为哪在相同的BMI人群中,东亚人的体脂量更大,且更倾向于内脏肥胖。东亚糖尿病患者发病年龄也较小,患肾脏并发症的风险也更高。其他心脑血管疾病与BMI的关系面临着着相同的问题。
针对BMI的一系列偏差和问题,许多反对BMI的研究随之兴起,激烈的讨论出现在《自然》、《营养学》、《英国全科医学》等等相关领域顶尖的学术期刊上。
从2022年开始,先是一位医学博士直接在社交媒体中直斥“BMI是垃圾”;然后,一场美国国立卫生研究院举行的虚拟视频会议,主题直接就开始了讨论“超越BMI:探索肥胖的异质性”。而到了2023年4月,《自然医学》杂志上刊登了一份使用各种血液测量值和蛋白质代谢物以及临床数据来预测BMI的报告,进一步证明了BMI在人群水平上虽然有用,却“过于粗糙”,“存在局限性”,“无法捕捉各种异质的代谢健康状态”……
除了BMI,我们还可以用什么?
健康专家们推倒了BMI,却并非只破不立。
随着旧的肥胖标准被推翻,新的测量系统被提了出来,试图重新定义和诊断肥胖。比如,加拿大临床实践指南在2020年就列入了一套新的肥胖诊断系统EOSS(Edmonton Obesity Staging System)该系统通过代谢危险因素、药物使用情况、相关生理功能、和心理情况将肥胖分为五个阶段。
但是,既然已经有新的更好的办法,为什么BMI依然且仍在广为流传呢?
BMI最大的优点在于简洁,一个小学水平的数学公式,就可以判断肥胖的基本情况,是个自测的好帮手。此外,BMI也易于作为一个基准指标,配合其他指标使用,例如:NHS(英国健康服务)、梅奥(Mayo Clinic)等还建议道,测量完BMI之后可以再测量一下腰围,以确定肚子周围是否有太多的脂肪;如果腰围超过一半的身高,那么则有肥胖的风险。
当然,目前看来,也许,因为目前尚未有一套准确且方便实用的方法来测量肥胖,我们还将有不短的一段时间必须以BMI作为肥胖的主要标准,目前的大部分肥胖患者的评估方法都会倾向于以BMI作为起点。不过,随着评估人类的身体脂肪分布变得越来越方便和廉价,也许有一天,我们真的可以全面地抛弃BMI,但不是现在。
现在我们所要做的也许是,使用BMI这个标准的时候,需要了解它的不足,希望这一点有助于缓解你在BMI阴影下的焦虑。
——————
参考文献:
[1]Desrosières, A. (1998). The politics of large numbers: A history of statistical reasoning. Harvard University Press; translated by Camille Naish.
[2]Garabed Eknoyan, Adolphe Quetelet (1796–1874)—the average man and indices of obesity, Nephrology Dialysis Transplantation, Volume 23, Issue 1, January 2008, Pages 47–51.
[3]McKenzie, P. "Why BMI is flawed—and how to redefine obesity." Nature 622.7982 (2023): 232-233.
[4]Ma, R. C., & Chan, J. C. (2013). Type 2 diabetes in East Asians: similarities and differences with populations in Europe and the United States. Annals of the New York Academy of Sciences, 1281(1), 64-91.
[5]Bray, G. A. (2023). Beyond BMI. Nutrients, 15(10), 2254.
Canning, K. L., Brown, R. E., Wharton, S., Sharma, A. M., & Kuk, J. L. (2015). Edmonton obesity staging system prevalence and association with weight loss in a publicly funded referral-based obesity clinic. Journal of Obesity, 2015.
[6] Kengo Watanabe, Tomasz Wilmanski. etc. Multiomic signatures of body mass index identify heterogeneous health phenotypes and responses to a lifestyle intervention, Nature Medicine,20 March 2023

