本文来自微信公众号:高山书院(ID:gasadaxue),授课老师:樊东升(北京大学第三医院神经科主任、北京大学神经病学系主任、国内顶尖神经退行性疾病专家),整理:邱施运,编辑:朱珍,原文标题:《罕见病离你并不远,运动、减肥、打鼾也能触发|国际罕见病日》,头图来自:视觉中国
每年2月的最后一天,是“国际罕见病日”。目前,中国罕见病人数绝对值约有2000万。
但对于绝大多数人而言,他们依旧是“少数派”。不了解病情,也不了解他们艰难的处境。高山书院也一样,直到高山科学公益的成立。
在高山书院2021年第二届年会发布会上,高山书院校董会主席、清华大学鲁白教授牵头成立了“N2N渐冻症老药新用计划”公益项目。
他提到:“高山书院做公益的发心,我认为主要考虑的是,国家、大型企业、药厂已经大力支持的项目我们不做,我们要做的是他们暂时还没有注意到、没有支持的,但对社会有重大影响的项目。
如果通过我们的努力,能够引起全社会的重视和关注,最后甚至能得到政府的关注,造福大家,这是我们最希望做的。
‘N2N渐冻症老药新用计划’就是这样一个性质的项目。目前治疗渐冻症的药物很少,偶尔有的也不能根治,只能是延长患者2月的寿命。所以我们希望通过病患、科学家、医生、患者一起努力来用最短的时间把新药送到病人手中,延缓或改变一些人的生命。”
今天是国际罕见病日,高小山整理了北医三院樊东升教授在高山书院讲过的关于渐冻症的课程,期望我们在学习到关于退行性疾病的科学知识的同时,对生命有更加深刻的理解。

*以下根据樊东升于2021年12月2日在高山夜话的部分分享内容整理而成,经老师审核后公开发布。
今天,老年痴呆症和帕金森对我们已经不再陌生。它们都涉及到神经细胞的快速死亡,所以也被称为神经退行性疾病。
但除此之外,还有一种神经退行性疾病,特别罕见,却异常棘手,就是今天的主题:渐冻症。从研究生毕业开始,我一直在研究渐冻症,一晃快30年了。
这个病症的真正学名有两个,一个是运动神经元病,主要用于英语国家,另一个是肌萎缩侧索硬化症,源于拉丁词,历史更悠久。
1998年,台湾渐冻人协会为了避免大众将“运动神经元疾病”误解为“运动伤害引发的疾病”,决定采用“渐冻症”作为这个疾病的别名,而我们也借用了这个俗称,更利于宣传工作。
一、身如顽石,心似飞鸟
渐冻症是一个罕见疾病,在每10万人当中,只有大约1例。所以相比于帕金森及老人痴呆症,我们对渐冻症患者的经历、状态理解得都比较模糊。
近代最广为人知的渐冻症患者,是前几年过世的英国理论物理学家霍金先生,也是高山科学家们的同行。

随着运动神经细胞的死亡,渐冻症患者的各处肌肉如下肢、肩膀、手胳膊,会开始面临萎缩,难以自理——其中也包括了咽喉,这时候患者会开始出现说话不利索的情况。
突然说话不利索,更常见的是脑血管病,一般去医院检查下就能查出来,也能控制住;但如果检查了治疗了也不管用,就是一个需要重视的警钟。
10多年前,美国一个社会学教授叫莫里·施瓦茨(Morrie Schwatz)患上了渐冻症,他的一个学生是美国电视台著名的主持人,得知他患病后,每周二风雨不改地来到他跟前,陪他聊上一天。
莫里过世后,学生把他们的聊天记录集合成了一本书,叫Tuesday with Morrie,国内把它翻译成《相约星期二》,很动人。这本书当时也请到了余秋雨先生写序,序本身是一个充满思想性的散文,大家有兴趣可以读一读。
书里,Morrie Schwatz这样描述了患病的感受:
就如同一支点燃的蜡烛,它不断融化你的神经,使你的躯体变成一堆蜡。
……
最后,如果你还活着,你只能通过插在喉部的一根管子呼吸,而你清醒的神志则被禁锢在一个软壳内。
过去,台湾有一位记者患上了渐冻症,也曾写下8个字形容自己:“身如顽石,心似飞鸟”。
渐冻症患者身体虽然动不了,但思想却依然活跃,甚至因为患病后静静待着,思维比过去更活跃、更深刻了。在未来,马斯克的脑机接口如果真能成功,对渐冻症患者来说意义非常巨大。
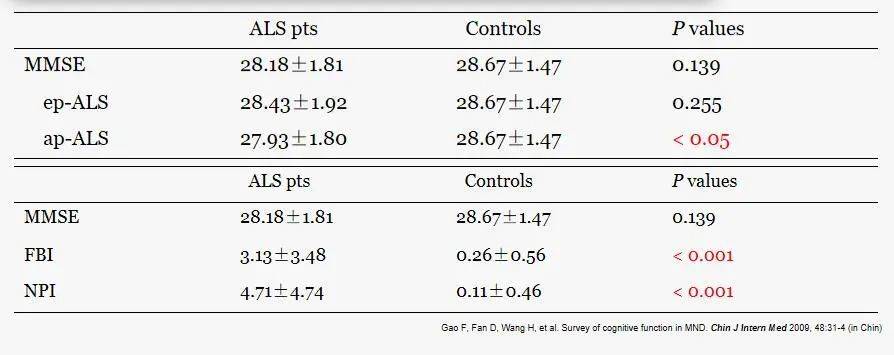
不过随着渐冻症发展到中晚期,患者在认知功能上,还是会出现和正常人不同程度的区别。比如固执、控制不住的脾气、缺乏同情心等行为,渐冻症患者在FBI和NPI评估里超出了正常范围。
一直以来,由于渐冻症的罕见性,尽管病情严重,但社会对它投入的精力、资源比较少。所以近两百年,相关研究都没有太大的进展。
2014年,波士顿棒球队的皮特·弗雷茨(Pete Frates)发起了风靡世界的冰桶挑战,并通过很多大佬的参与,让这个罕见疾病进入了更多公众的视角。当年夏季,它成功募得了1.15亿美元的经费,并投入到了医学/科学研究上。
凭着这笔经费的支持,2015年科研界发现的一个致病基因很快就获得解析,如今也走到了基因治疗的临床阶段。而神经退行性疾病之间往往是相关的,治好一个对整体都有启发/帮助。
二、一个主谋,两个帮凶
渐冻症的病因究竟是什么?
很遗憾,关于神经退行性疾病,不管是老年痴呆、帕金森还是渐冻症,神经细胞为什么“离奇”死亡,至今还不清楚。我们只确定了:如果是特定区域的神经细胞丢失,会引起不同的神经退行性疾病。
颞叶内侧海马神经元→老年痴呆
中脑多巴胺神经元→帕金森
大脑皮层运动神经元/脊髓前角细胞→渐冻症
不过这些年来,对于渐冻症的发病原因,科学界有不少学说。其中一个重要的学说就是GTE模型。这里,G指的是基因(gene),T是时间(time),E是环境(environment),三者共同导致了神经细胞的丢失。
先天带致病基因的病人会随着时间推移,丢失相关的神经细胞;如果后天环境好,同样的基因下神经细胞丢失得会慢一些,反之就加速死亡。
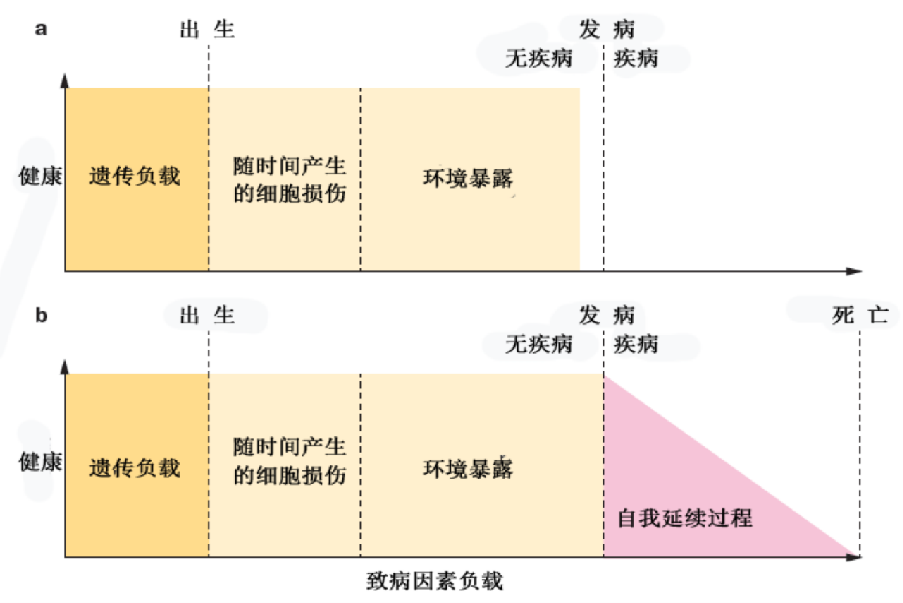
不过神经细胞死亡的早期,病人还不会出现症状;往往得等到丢失50-80%以上的相关神经细胞,才忽然开始发病。所以我们现在也尽可能找到更多更准确的渐冻症标志物,以利于更早、更及时的诊断与治疗。
时间
先说时间因素。
2016年8月,《自然·通讯》上的一项研究预测全球渐冻症患者在25年后增加近70%,其中尤以发展中国家增长为最快。
2020年我们的一项研究也显示,从1960年代至今,渐冻症的发病率正以线性关系逐渐上涨。
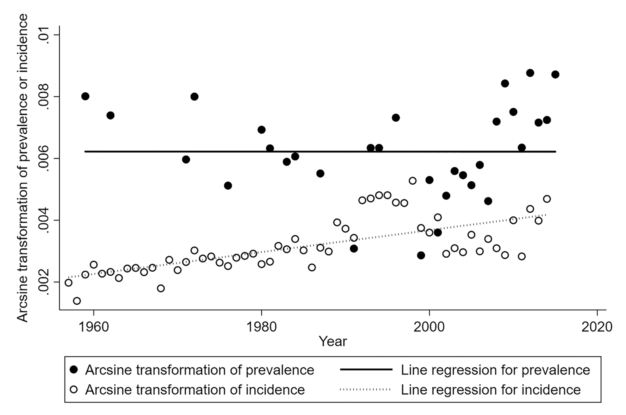
而这个线性增长,很大程度上跟人均寿命提升、人口老龄化有关系。因为时间积累足够长了,神经细胞就难免容易丢失。
解放前,因为战争、饥饿或传染病等等的因素,潜在患者还没活到发病的时候就死了,发病率就会偏低。现在随着人均寿命都提升到了70岁以上,发病的可能性也自然直线提升。
实际上这不光是渐冻症,在老年痴呆,帕金森上也面对着同样的增长趋势。社会老龄化对神经退行性疾病病例带来的增长是一致的。
基因
刚才说到,渐冻症的家族性实际上1893年就知道了,但具体关系到哪个/些基因,我们到了90年代才跨出了第一步。
我们发现的第一个致病基因是SOD1,它的突变导致约15%-20%的家族性渐冻症病人。
迈入21世纪,我们接着发现了另两个很重要的基因,一个是FUS,另一个是TARDBP。
TAERDBP负责编码TDP-43蛋白,临床上我们在渐冻症(以及额颞叶变性)患者的脑部里发现大量变异的TDP-43蛋白沉积,并在2006年确认为它们的主要致病蛋白。这两个基因突变在家族性的渐冻症病例里各占约5%。
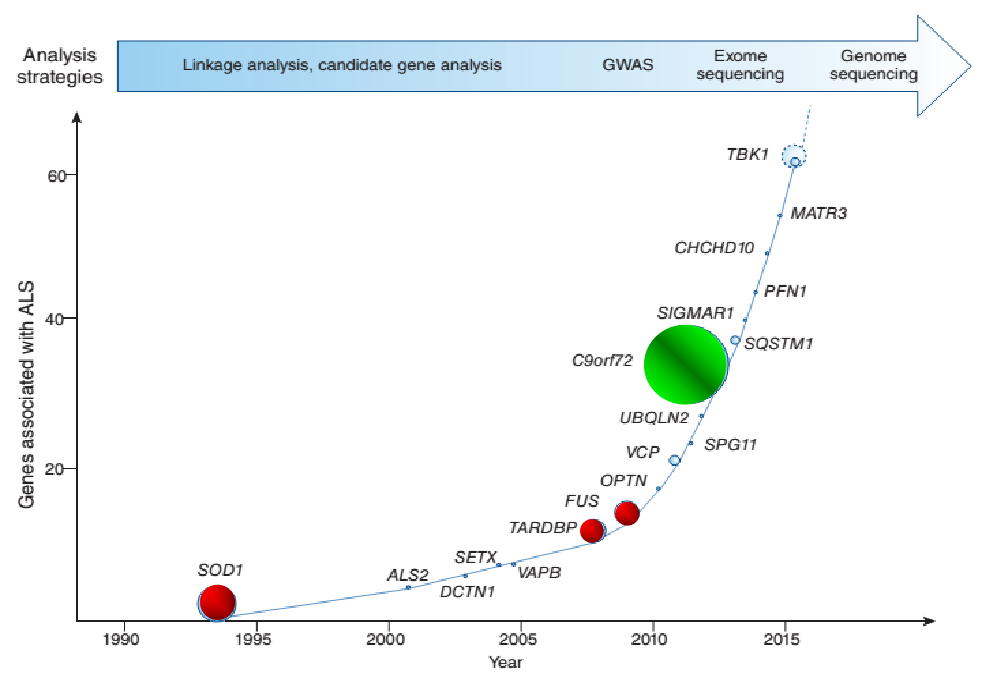
2012年,我们在欧美人里面发现了一个更重要的基因:c9orf72。因为它的病例体量要大得多,特别是在欧美人群里,占了家族性渐冻症里的30%-40%,即便是散发病例,也能占到5%。
前面提到的冰桶挑战筹募到的资金,就是推动了这个基因的研究,所以它致病的机理很快就被搞清楚了,也在《自然》上发了一系列文章。其中一个重要的机理在于,这个基因的突变导致了细胞核膜、核孔的关闭,进而引发物质流、信息流交换以及一系列的后续问题。机理研究清楚以后,紧接着就是投入治疗,现在c9orf72的基因治疗已经在做临床了。
不过c9orf72突变在中国(以及日韩)的比例就非常低。在我们的一项研究里,1000多例里只发现了3例。而这3例,也不是从欧美人传过来的,说明它可能是表观遗传学上的变化,也就是环境对基因形成的甲基化。
在各种渐冻症相关基因里,像这样直接导致渐冻症的致病基因不多,约30多个,比例最大的就这四个,其他都很少。
但除此之外,遗传上还有另外一种易感基因,就是这个基因有多态性,在状态a下不容易得病,但在状态b就变得易感。
这时候,后天环境就显得尤为重要。
环境
现在,研究上发现了四种生活方式对渐冻症发病的影响——睡眠、能量、呼吸和肠道菌。
失眠嗜睡
过去,我们发现很多病人在发病前睡得不好,但之间是怎样的关系并不确定。最近我们做了一个研究,对这些案例数据进行了孟德尔随机化,孟德尔随机化这种分析方法揭示的不仅仅是相关关系,而是因果关系。
我们发现一个很重要的现象:如果出现夜晚失眠,进而白天嗜睡的情况,渐冻症发病的风险就明显增加。
最近《细胞》发布了一篇文章:如果剥夺小鼠的睡眠,它的肠道会生产并积累大量的自由基。
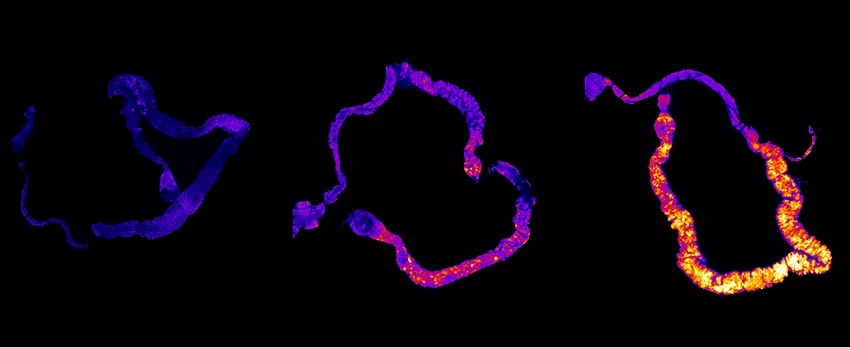
实际上不光是小鼠,果蝇也有同样的情况,并因此陷入濒死——但这时候如果我们给它一些临床常用的抗氧化剂(比如褪黑素、阿尔法硫锌酸、谷胱甘肽)清除自由基,同样是被剥夺睡眠,但它就能活下来。
所以我们看到,睡眠通过自由基的作用,跟健康是密切相关。
另外,近几年我们也发现了睡眠另一个很重要的作用。
在我们的大脑里有一个系统,叫类淋巴系统,其中有一个水通道蛋白4在睡眠状态下会处于开放状态,让我们脑表面的水渗入,起到引流、清洗作用——但在清醒状态下,它是关闭的。所以如果睡眠不好,很多有害物质,比如刚才说的变异的TDP-43蛋白就不能被有效地带出来。
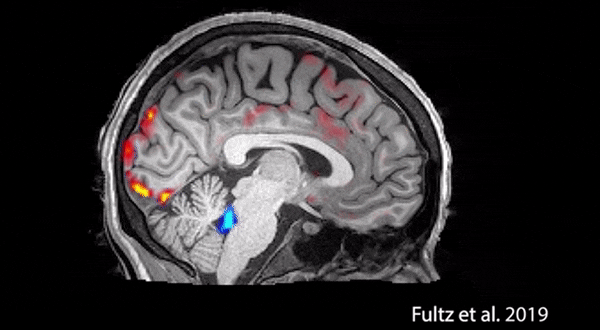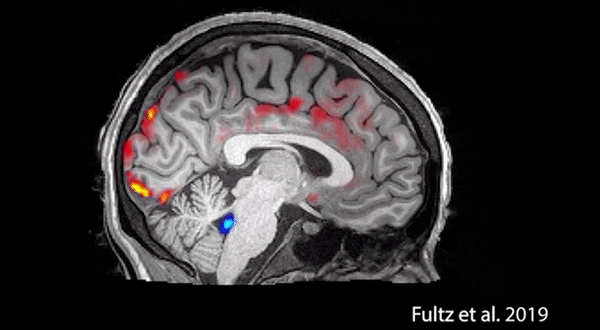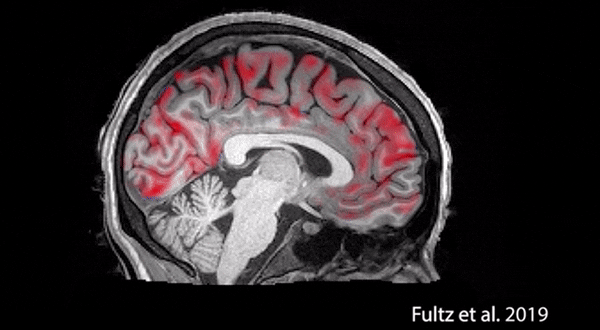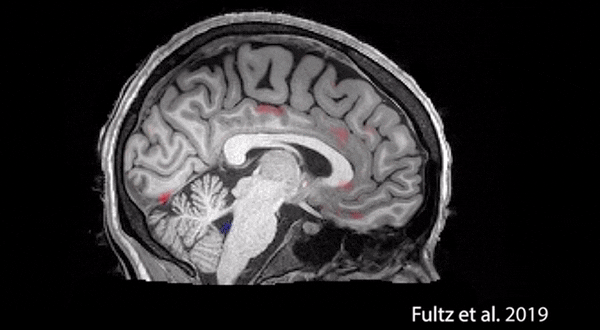
上图是美国麻省理工的一项活体研究拍下来的。原来我们在做病理解剖的时候,由于用的是尸体,看不到这样的东西。
这对于防治老年痴呆也非常重要。实际上睡眠的类淋巴系统最早就是从老年痴呆的动物模型里研究出来的。
能量失衡(减肥、运动)
另一项孟德尔随机化的研究发现,在肥胖相关的参数上,包括体脂、腰臀比例、BMI指数,纤瘦的人比肥胖的人得渐冻症的机会更高。反过来说,肥胖对于渐冻症发病实际是一个保护作用。

为什么?
在食物匮乏的早期,把多余的食物作为脂肪储存起来,对于机体来说其实是一种保护,也是一种生存优势。所以在进化过程中,活下来的很多都是这样基因的人。只不过到了现在丰衣足食的时代,它造成了肥胖,进而引发其他健康问题。那么当我们现在强行把储脂过程打断,就可能引出来一些其他的问题。
因为神经细胞需要消耗大量能量,而身体如果更容易储存脂肪的话,身体更容易调取能量给自己的神经细胞进行补充,不至于让它死掉。反之,能量储备不够的话,神经细胞丢失得就更快。
现在研究显示,渐冻症模型鼠在发病前期处于一种高代谢状态,脂肪含量减少、静息能量消耗增高,而给予高能饮食使它生存期延长20%。
这情况在人身上也能观察到。如果把渐冻症病人分成早中晚期,病人早期的新陈代谢明显提升。
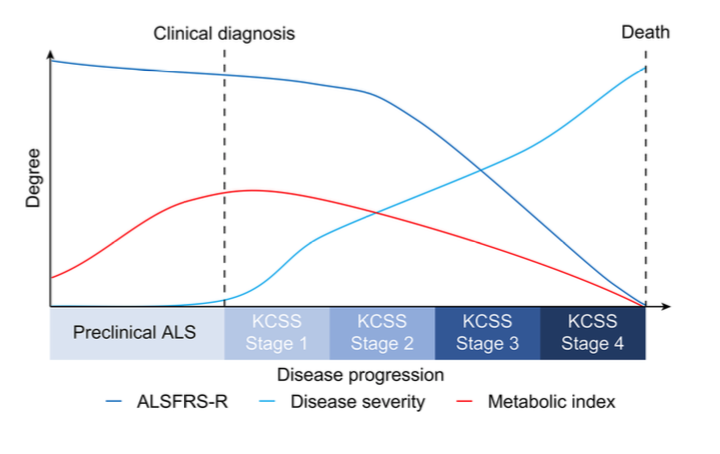
而这些病人可以根据新陈代谢速率分成两组:正常代谢、高代谢,高代谢的患者病情发展更快。
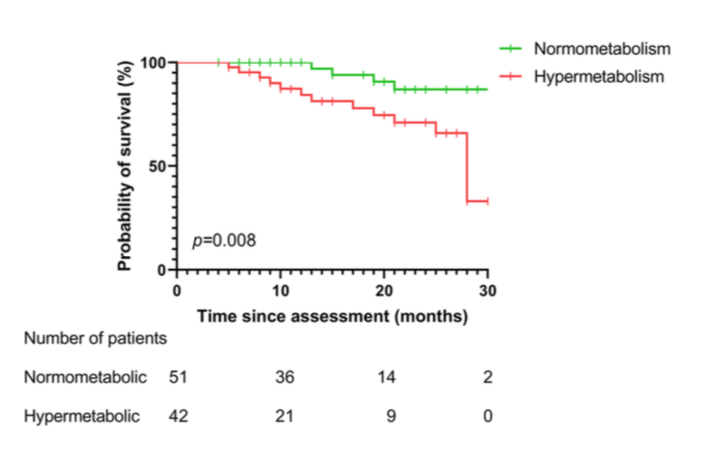
所以这里我们也可以看到渐冻症其实有很多不同的类型,每个人的病情亚型有所不同,临床的时候我们会仔细区分不同的类型。
另外,前几年有一个师大硕士,考到北大博士的当年就发病,发病后一年内就去世了,特别快。在他身上有一个很重要的行为特点,就是运动量大,她几乎每天要绕操场跑十几圈。在基因本身有问题的情况下,高能量消耗导致发病很早,进展也很快。
在这个案例里有一个少见的现象:在她去世一年后,母亲也发病,并查出了致病基因。一般而言,父母把基因遗传给孩子,而父母亲年纪大,照理应该是父母先发病。年幼的孩子反而发病,跟她的运动量有很大的关系。
实际上,在意大利联赛里的运动员,或美国二战老兵里,渐冻症发病率就偏高,他们一个共同的行为特点也是高运动量。
缺氧(登山、打呼噜)
另外还有一个要注意的问题,就是病人要尽量避开低氧或缺氧的情况。
2001年《自然》上曾发表一个研究,研究组原来也不是做渐冻症的,而是做血管内皮生长因子(VEGF)的。VEGF基因关系到细胞对抗缺氧的防御机制之一,敲除以后,小鼠对缺氧的耐受性就变差了——但这时候研究人员意外发现,这些小鼠表现出了渐冻症症状。
由此他们也提出了一个假说:低氧环境可能会对神经元造成影响,继而诱发渐冻症。
后来Lo Coco和我们的临床研究也都显示,如果病人早期使用无创呼吸机NIPPV,在其他情况不变的情况下,病变的速度会减慢。
反过来,有证据显示,睡眠打呼噜(即睡眠呼吸暂停综合症)的人在渐冻症发病以后,病情发展非常快,因为这类病人夜间会出现缺氧状态,导致神经细胞丢失得更快。
所以临床上,我们使用无创呼吸机非常重要。在法国,他们2004年NIPPV的使用率是16%,两年后翻倍到达31%,再两年更是增加到了51%。美国如今也达到了70%左右。
北京东方丝雨渐冻人关爱中心的理事长王金环,他的先生在渐冻症发病前,曾在西藏待了大概一个星期,拉萨缺氧情况比较严重,下来以后忙了一阵子,不久后就发病了。如果没有缺氧这个刺激,发病可能可以推迟几年。
肠道菌异常
此外,我们也做了一个渐冻症与肠道菌群关系的研究。我们没有直接测肠道菌群,而是测了肠道菌群的代谢产物,发现渐冻症病人肠道菌群的代谢物和正常人明显不同。
肠道菌群代谢与渐冻症的发病与进展可能是有关联的,这个是需要我们注意的。
同时,我们也对他们的配偶进行了检测,发现他们跟正常人相比也有明显的差距,更类似病人的结果。另外,去年哈佛也做了一个研究,转基因小鼠一生下来之后,一部分留在原来的实验室,另一部分马上转移到另外一个新建的干干净净的实验室,发现同样的小鼠肠道菌群明显不一样。
由此可见,肠道菌群以及代谢物跟饮食习惯又是密切相关的。
但我们看到,配偶并没有像病人一样得病。这说明本质上还是致病基因、易感基因决定了病人会不会发病,而肠道菌群更多是环境因素,诱发渐冻症的发病与进展。
整体上,渐冻症的遗传影响比较大,越是年轻,遗传影响就越大。虽然带致病基因的渐冻症患者只是10%左右,但是没有致病基因不等于跟遗传无关。易感基因多态性可能达到30%,并在环境因素累加作用下,导致渐冻症病发。
因此,面对渐冻症,我们现在要做的就是尽早筛查、诊断。因为诊断不清楚,治疗就跟不上。治疗不是靠药物,而是首先要把睡眠、能量、呼吸、肠道菌这些层面照顾好。
这些都不是药,但要比吃药重要。
三、基因筛查,做或不做?
经常有人问我:要不要做基因筛查?因为现在做二代测序价格也不是很昂贵,操作也比较方便,抽个血就可以把全基因/全外都查了。
查有查的好处。查了以后,先初步看一下你有没有致病基因——假如有,一定不能轻视,必须马上就医。
如果不携带致病基因,易感基因不用特别去关注。易感基因只是说增加了可能性,比别人的多了百分之几更可能得病;有时候即便翻了一倍,可能也就是从4/10万上升到了8/10万,可以忽略不计。
基因是天生的,我们改不了,但我们可以根据基因情况,特别是致病基因,针对性地调整自己的环境、生活方式。
有时候,基因对生活方式的选择甚至带有一种精准指导的作用。如果我们有老年痴呆的致病基因,糖尿病一定要控制,因为它会加速老年痴呆;而如果携带渐冻症的致病基因,糖尿病反而带了一些保护作用。
另外,随着科研进展,查了全外之后,如果在之后的研究中,新发现一个致病基因跟某个病之间的关系,我们随时可以把全外的数据调出来进行比对,看你这个基因有没有问题。
所以,如果经济条件允许的话,特别是有家族病史的人,我们建议趁早做基因筛查。
不过,如果决定做基因筛查,一定要确保有专业人员来协助解读,搞清楚它究竟是一个什么样的意思,别去自己吓自己、不必要地增加焦虑风险。
特别是如果自己的心理承受能力一般,就要慎重考虑查或不查。
因为在大量的临床实验尤其是双盲实验中,我们看到测和不测未必显著影响到了一个人在相关疾病上的治疗,反倒是可能因为恐惧、焦虑等因素,提升了心脏病等其他疾病的死亡几率。
四、罕见疾病在中国:让不幸也能发光
我们都知道,欧美的医学研究经常走在世界的前面。但那更多是在常见病上。
对于罕见病,撇除资源投入的因素,由于各种科学、医学研究都需要建立在病例之上而罕见病例较少,全球进展都比较迟缓——一些前期研究甚至因为长时间里收不到病例,最后黄了。
那么在中国,在我们庞大的人口基数下,任何一个罕见病都不罕见。以渐冻症为例,每年我们有约 2.3万的新发病人,累计患病人群约 4.2万——患病人群理论上其实有6万以上,但因为我们的医疗条件不够、诊断不及时,很多病人很快就去世了。
但总体而言,如果能够取得其中的1%的病情数据去进行临床研究,就能大幅度推动渐冻症的诊断,特别是新药研发。
中国现在的主要问题是:病例资源缺乏一个系统,对病例数据进行有效的集合、梳理。
过去中国很多医生在跟国外交流的时候都有一个普遍现象,就是看了很多病,但手头什么病历都没有,因为门诊看病的时候病历都让病人带走了,也没时间去额外备份。好在现在病历开始电子化了,但由于我们有经验的大夫年资都比较高,数据现阶段是缺失的。
所以我跟蔡磊一起设计一个ChALSR系统,把患者端、医生端联通。
从医生端,有志于本病的临床医生可以登录到这个系统,系统帮助他进行个别患者的病历、病情数据的分层。另外,不同地域的医生也能通过系统对手上的病历进行交接,比如一个曾在北京看病的病人回到了云南,让他再回头来北京是不现实的,容易造成这些病例丢失。现在我们在做京东互联网的渐冻症中心,希望做到每一个县级市都有一个医生。
同时,从患者的角度,我们建了一个“渐愈互助之家”,通过给病人提供服务,让患者主动登记到系统上报告——这里的关键词是“主动”。只有这样,我们不但能持续收集新病人的病情资料,旧病人的数据也能保持连续性。
当然,现在的评价指标并不理想。最近美国推出了一个新的评分系统,我们也把这个工作开展得很好了。传统量表相当于我们肉眼,可以看到的范围就这么大,而新量表相当于用了探测仪,可以把红外、紫外线全给观测进来,自然更敏感。
把医生端、病人端结合起来以后,我们就可以在里面开展很多重要的临床研究,像是不同的病情更适合哪一些治疗方案与药物,类似的精准治疗研究。
系统成熟后,实际上不光是渐冻症,其他罕见病也可以参照同样的模式,让病人所受的苦,绽放出科学的光。
本文来自微信公众号:高山书院(ID:gasadaxue),授课老师:樊东升(北京大学第三医院神经科主任、北京大学神经病学系主任、国内顶尖神经退行性疾病专家),整理:邱施运,编辑:朱珍

