免疫系统可以说非常复杂,但一项新的突破可以帮助科学家揭开它的更多秘密。哈佛大学怀斯研究所的研究人员在一个微流控芯片中创建了一个更精确的人类免疫系统模型,为研究免疫细胞如何应对疫苗和病原体提供了一个更好的平台。

大多数医学和生物学研究都是从实验室盘子里的细胞或动物身上开始的,但这些环境并不总是能最好地模拟事物在活人身上的运作方式。因此,许多在小鼠身上看起来很有希望的药物或治疗方法在进入人体试验时最终没有达到预期效果。
近年来,科学家开发出了一种新方法,在微流控芯片中建立器官和其他身体组织的模型,从而提供了一个更接近人体的比较。迄今为止,这些“芯片上的器官”包括心脏、肺、肠子、肾脏、脾脏、角膜、牙齿和胎盘,现在怀斯大学的研究人员将免疫系统也加入了这个名单。
研究人员在一个微流控设备内培养了人类 B 细胞和 T 细胞,该设备旨在模仿这些免疫细胞到达器官时遇到的物理条件。最初,该团队正在研究当这些细胞进入其他组织时会发生什么,但是当研究人员向其中输入营养流时,他们发现了一些意想不到的事情。
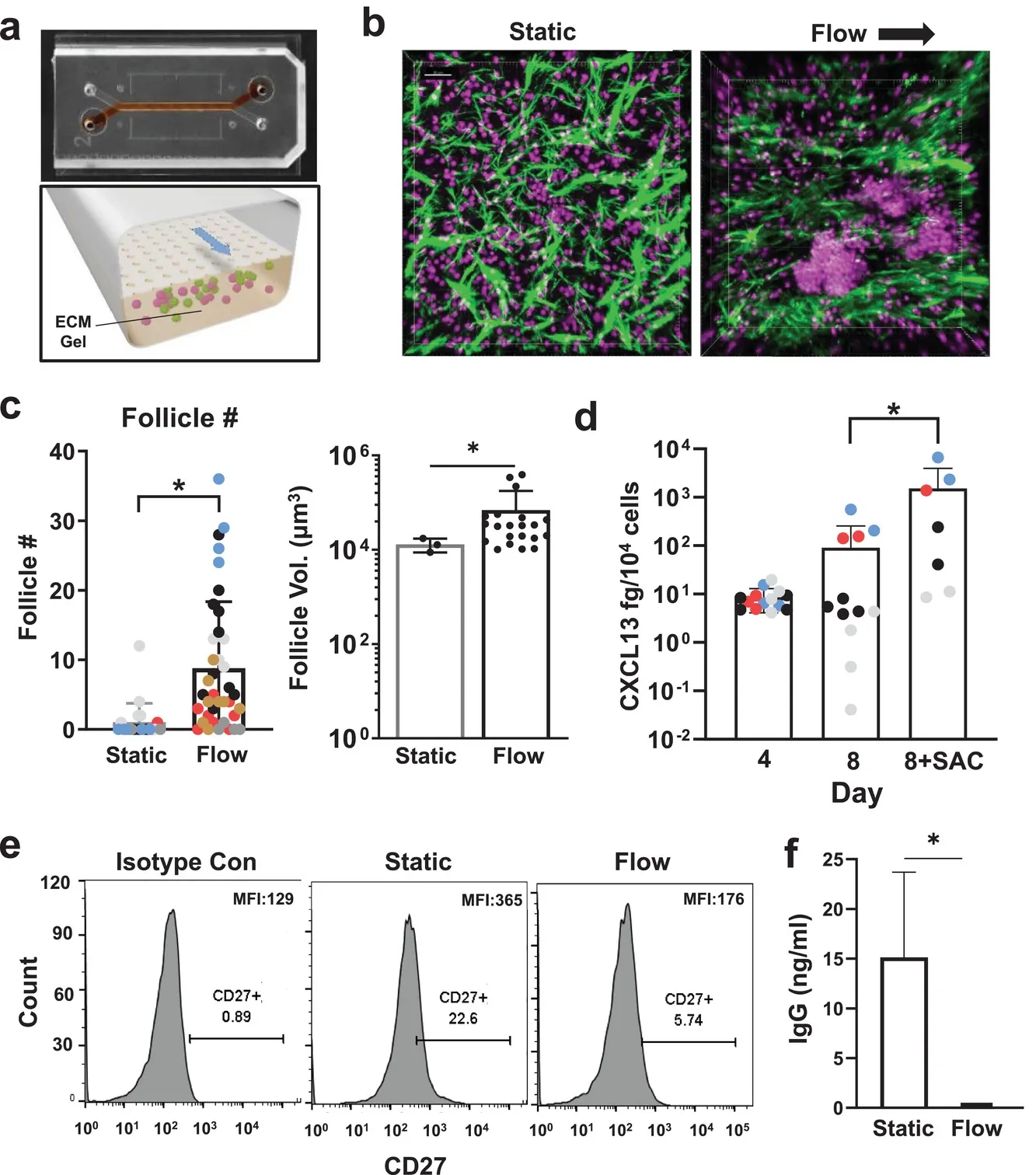
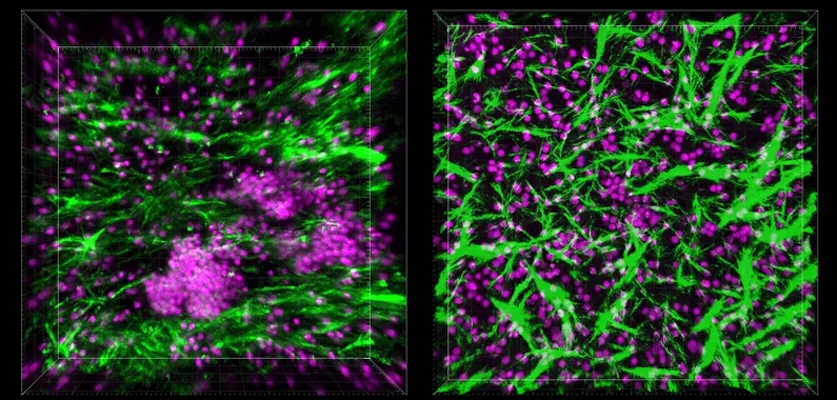
B和T细胞开始将自己组织成三维结构,类似于淋巴滤泡(LFs),即在淋巴结和其他组织中发现的介导免疫反应的组织块。具体来说,它们似乎形成了生殖中心,进行复杂的免疫反应。
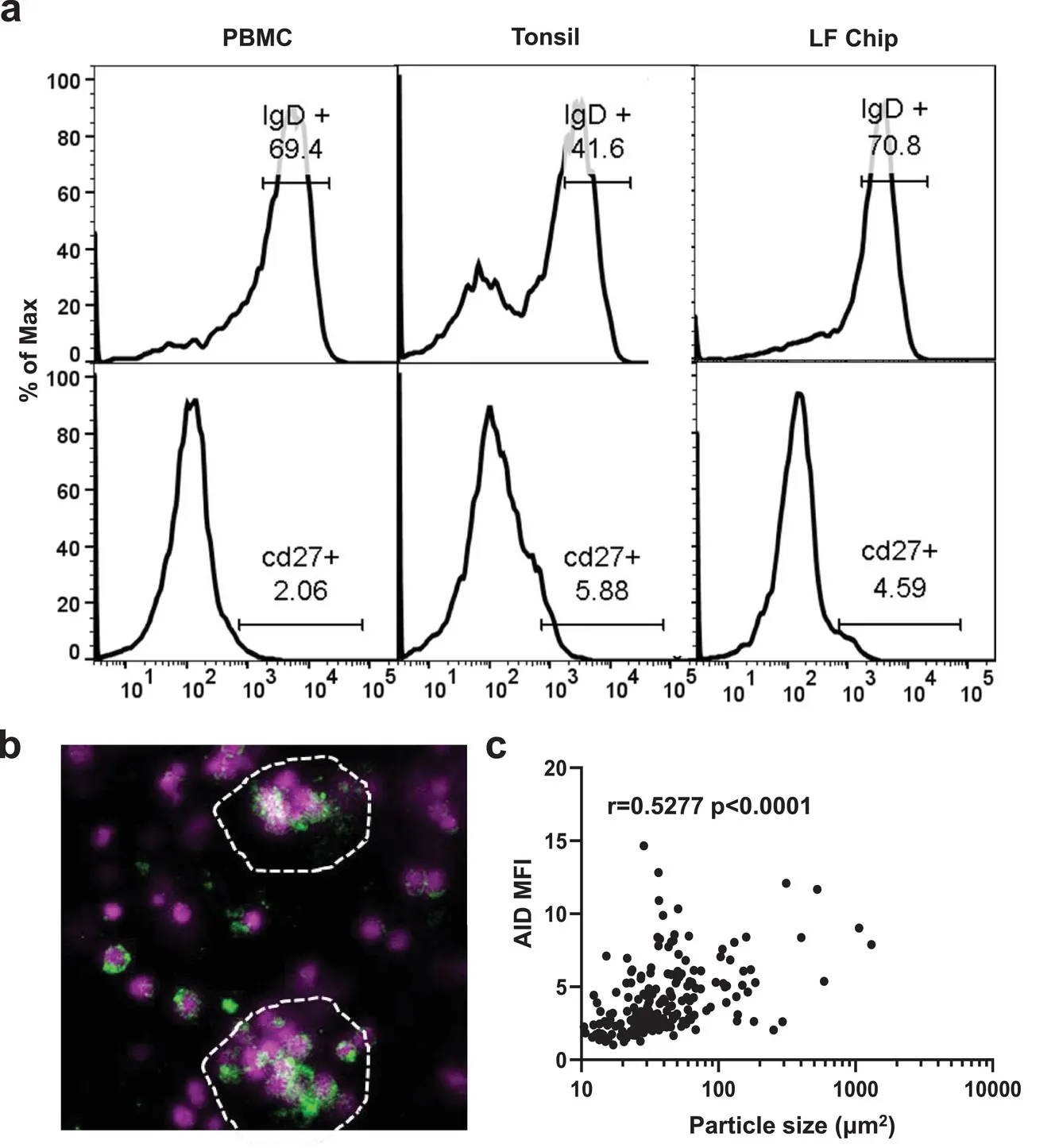
经过仔细检查,研究小组检测到几个生物标志物,表明这些淋巴滤泡正在履行其职责。这些结构正在分泌一种叫做 CXCL13 的化学物质,它是由淋巴滤泡在应对慢性炎症时产生的。这些结构内的 B 细胞表达了一种叫做活化诱导的胞苷脱氨酶(AID)的酶,它能激活 B 细胞对抗某些抗原。他们还发现了浆细胞,成熟的 B 细胞会分化成浆细胞,以便分泌抗体。
该研究的第二作者 Pranav Prabhala 说:“这些发现特别令人兴奋,因为它们证实我们有一个功能模型,可以用来解开人类免疫系统的一些复杂性,包括它对多种类型病原体的反应”。
接下来,研究人员调查了这个芯片上的免疫系统将如何对疫苗接种做出反应,以检查它是否接近于活人身上发生的情况。研究小组添加了树突状细胞,这些细胞通过向淋巴结呈现病原体的碎片来帮助产生抗原。
研究小组为这些微流控系统接种了 H5N1 流感菌株的疫苗,果然,接种疫苗的 LF 芯片产生的浆细胞和流感抗体远远多于那些在通常的平面细胞培养物中生长的细胞。当研究小组用市面上的流感疫苗重复实验时,也看到了类似的结果。发现几种细胞因子的水平与接受疫苗的人类相似。
这表明这些微流体 LF 芯片与真实的东西非常接近,这意味着它们可以成为未来研究免疫系统和药物开发的更好的模拟物。该研究的第一作者 Girija Goyal 说:“动物一直是开发和测试新疫苗的黄金标准研究模型,但它们的免疫系统与我们自己的免疫系统有很大不同,不能准确预测人类将如何应对。我们的LF芯片提供了一种方法来模拟人类对感染和疫苗接种的复杂编排,并可能在未来大大加快疫苗创造的速度和质量”。

