据New Atlas报道,两项新研究发现了一些关键的生物标志物,这些标志物有助于在最初感染时识别那些最有可能患上长病程COVID的人。这些研究表明,免疫生物标志物和急性症状的组合可用于预测一个人患长病程COVID的可能性。

10%到70%的COVID-19病例在最初的急性感染后可以表现出持续的症状,持续数周,甚至数月。这种情况被称为PASC(COVID-19感染的急性后遗症),更非正式地被称为长病程COVID,通常包括疲劳、呼吸急促和脑雾等症状。
目前,哪些急性COVID患者会继续出现挥之不去的症状是一个谜。最初的COVID-19发作得越严重,这个人就越有可能出现长病程COVID,但这是目前医生评估患者病情可能性的少数措施之一。
其中一项新研究的共同通讯作者Jason Goldman解释说:“长病程COVID在COVID-19的幸存者中造成了重大的发病率,然而对其病理生理学却知之甚少。我们的研究将临床数据和患者报告的结果与深入的多组学分析配对,以揭示发生在PASC患者身上的重要生物学关联。”
Goldman及其同事跟踪了300多名COVID-19患者,在他们急性感染期间和随后的几个月中的不同时间点收集血样。该研究确定了一些在最初患病期间可以测量的因素,并与随后的长病程COVID相关联。
特别是,研究发现在急性疾病期间血液中SARS-CoV-2 RNA水平较高的患者更有可能发展为长病程COVID。被称为自身抗体的免疫细胞的水平也被发现与挥之不去的症状相关。最近一项Ceders-Sinai的研究也发现,在初次感染后6个月内,长病程COVID患者的自身抗体水平升高。
在这第一项研究中,一个更奇怪的发现是在更有可能经历长病程COVID的COVID-19患者的血液中发现了更多的爱泼斯坦-巴尔病毒(EBV)活性。EBV感染通常发生在大多数人年轻的时候,并且已知该病毒在大多数人的余生中保持“休眠”状态。
EBV感染最近也与多发性硬化症有关,并且通常与慢性疲劳综合征有关。在COVID-19感染期间血液水平升高可能与一些研究人员将免疫系统异常与长病程COVID联系起来有关。
系统生物学研究所所长、该研究的共同通讯作者Jim Heath说,对长病程COVID早期生物标志物的这类调查不仅有助于识别和治疗那些经历持续疾病的患者,而且还应该阐明其他病毒后综合症。
“确定这些PASC因素是向前迈出的重要一步,不仅有助于了解长病程COVID和潜在的治疗,而且有助于了解哪些患者发展为慢性病的风险最高,”Heath说。“这些发现也在帮助我们围绕其他慢性病制定思路,例如急性后莱姆综合征。”
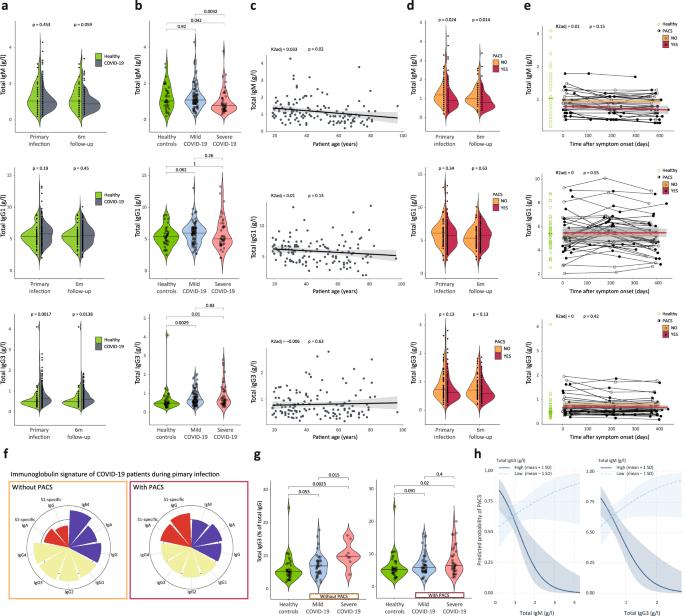
第二项新研究来自苏黎世大学研究人员领导的一个团队,他们对100多个COVID-19病例进行了长达一年的跟踪。其中约有一半的COVID轻症和82%的重度病例经历了持续的长病程COVID症状。
研究人员发现,有两个免疫生物标志物可以预测长病程COVID。原发感染期间免疫球蛋白M(IgM)和免疫球蛋白G3(IgG3)的低水平与长病程COVID的可能性增加有关。
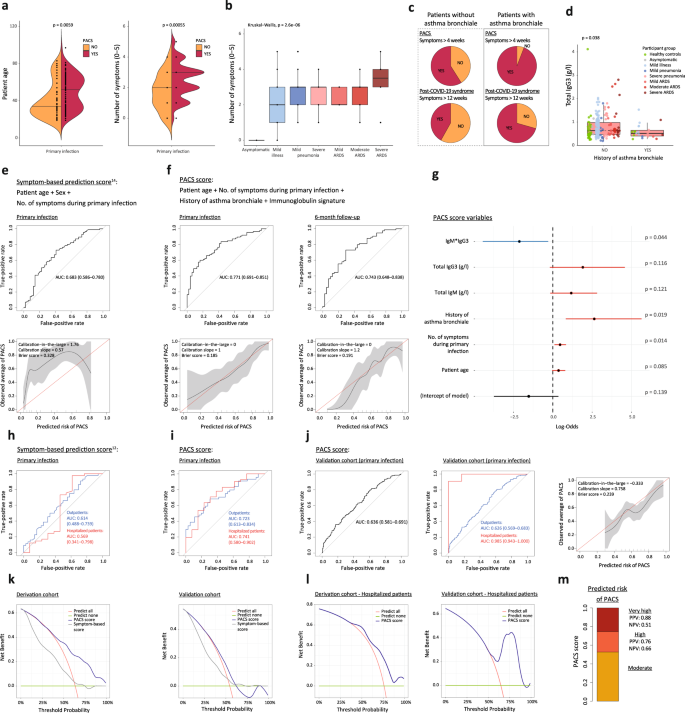
研究人员随后创建了一个模型,可以为经历急性疾病的病人生成一个长病程COVID风险评分。该模型将这两种基于血液的生物标记物的水平与年龄、哮喘病史以及患病第一周出现的五种关键症状(发烧、疲劳、咳嗽、呼吸急促和胃肠道症状)相结合。
该模型在395名COVID-19患者的独立队列中进行了测试。每位患者都得到了一个风险分数,计算他们发展为长病程COVID的机会。该研究称为PASC评分,表明该模型比目前任何预测哪些病人会发展成长病程COVID的方案都更准确。
研究人员表示,还需要进一步的工作,在更大的患者群中验证这些长病程COVID的预测迹象,但如果那些最易受这种慢性病影响的人可以被早期识别,那么就可以测试治疗方法,希望能防止其发展。
这些新研究发表在《细胞》和《自然通讯》杂志上。

