据New Atlas报道,两项新研究报告了一项具有里程碑意义的1型糖尿病人类临床试验的结果,该试验测试了含有干细胞的植入装置的安全性和有效性,该装置被设计为成熟的胰岛素分泌细胞。实验性植入物被发现是安全的,耐受性良好,并且温和有效,提供了有希望的迹象,即通过进一步优化治疗,可以为糖尿病患者提供“功能性治愈”。
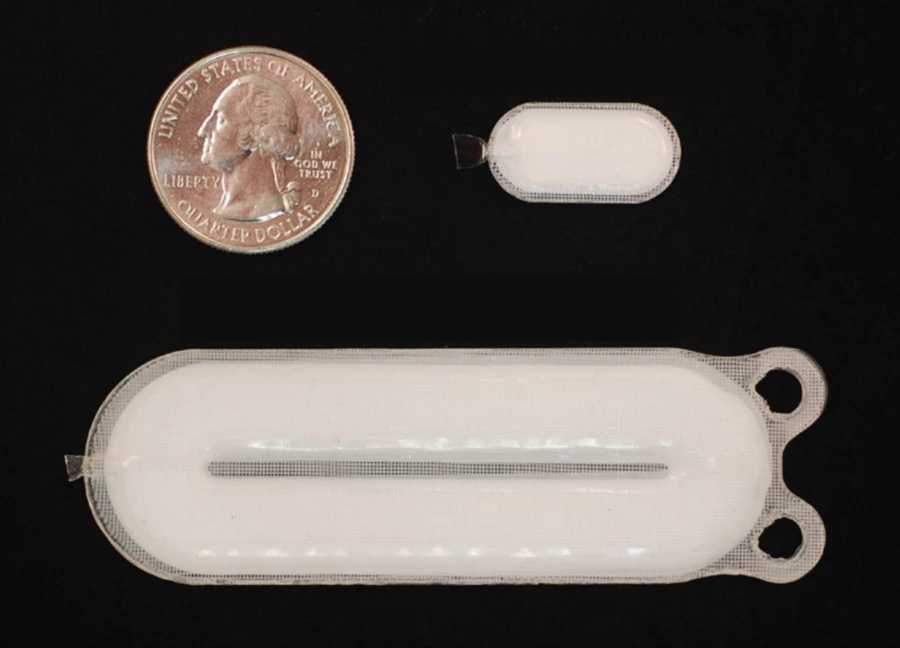
2017年,研究人员启动了一项1/2期人体临床试验,测试一种实验性植入物,旨在替代1型糖尿病患者中缺失的胰岛素细胞。该设备被描述为1型糖尿病的“功能性治愈”。这意味着它不是直接治愈,解决疾病的自身免疫根源,而是通过补偿缺失的胰岛素生产细胞,帮助身体维持正常的血糖水平。
这种治疗方法是继之前将捐赠者的功能性胰岛细胞移植到1型糖尿病患者身上的成功经验之后的又一成果。新设备不依赖捐赠细胞,而是使用人类多能干细胞(PSCs),使其发育成胰腺细胞。
干细胞被装入一个设备,并植入糖尿病患者体内。然后,这些细胞有望在体内成熟,成为胰岛组织,其中包括需要时产生胰岛素的β细胞。
“本研究首次在我们所知的少数1型糖尿病受试者中明确证明,PSC衍生的胰腺祖细胞在皮下植入时有能力存活、移植、分化并成熟为人类胰岛样细胞,”从事这项新创新的ViaCyte公司的Howard Foyt说。
新研究报告了用该设备治疗的首批26名患者。在植入后一年的随访中,同组患者在健康血糖范围内的时间平均增加了13%,胰岛素需求平均减少了20%。
这些发现表明该设备是有效的,然而,它是否会产生有临床意义的血糖改善还不清楚。温哥华综合医院糖尿病中心从事该试验的研究人员David Thompson说,目前正在对该治疗方法进行改进,以找到提供更大量PSC的方法,并有可能取得更好的效果。
“由于这一初步成功,我们现在正在将更多的细胞植入更多的患者体内,我们希望这将导致患者在不久的将来大大减少甚至消除对胰岛素注射的需要,”Thompson说。
在该疗法广泛使用之前,需要克服的另一个问题是该设备需要伴随着持续的免疫抑制药物。早期研究发现,如果不抑制免疫系统,人体很快就会排斥植入的设备。在这项初步的人体试验中检测到的唯一严重的不良反应是来自伴随着植入物的免疫抑制治疗。
糖尿病研究人员Eelco de Koning和Francoise Carlotti在评论这些新研究时,称这些新发现是一个里程碑,同时指出了一些随着试验进展需要回答的问题。
该设备植入人体的最佳部位是哪里?这些细胞能保持多长时间的活力并产生胰岛素?这种治疗是否需要终身的免疫抑制药物治疗来维持生命,长期的安全性如何?
De Koning和Carlotti表示,这种治疗方法离普遍的临床使用可能还有几年时间,但这些早期的临床试验结果表明,未来针对1型糖尿病的方法是有希望的。
de Koning和Carlotti写道:“泛实施干细胞衍生的胰岛替代疗法治疗T1D的临床道路可能是漫长而曲折的。在那之前,捐赠胰脏和胰岛移植仍是少数患者的重要治疗选择。但一个里程碑已经确定。胰岛素生成细胞无限供应的可能性给T1D患者带来了希望。创新的干细胞来源的胰岛替代疗法临床应用于治疗糖尿病的时代终于开始了。”
该新发现已发表在《细胞干细胞》和《细胞报告医学》杂志上。

