
几年前,我参加了在哈佛大学医学院的医学生交换实习项目。
在波士顿短暂的两个月里,我经历了神经外科这样每周100小时高强度的严酷训练,还和美国同行、协和校友、台湾的交换生们建立起合作与友谊。两个月的生活,满满当当,连周末都没有空下,但给我带来无数美好回忆。

庄严的哈佛大学医学院,是美国医学生心中的殿堂

在去哈佛医学院之前,我在加州大学圣地亚哥分校(UCSD)神经外科做过见习医师,对美国外科医师工作时间已经有相当的了解,所以刚开始到来的时候,对于每周100小时以上的工作,是有一定心理准备的。
在美国,神经外科是外科领域最吸引人的专科,工作的技术性强,挑战最高,成就感大,收入也远高于其他专科,所以每年录取住院医师的时候都是百里挑一,这些人的能力与特点各不相同,但是一个最基本的共同点就是愿意承担长时间、高强度的日常工作。
我在UCSD的时候,我们医学生基本上每天3:30AM起床,吃过早饭之后3:45AM出门(搭当地医学生的顺风车),4:00AM之前到达医院,开始Pre-Round,4:30AM早查房之前准备好全病房病人的信息,包括夜间的生命体征,意识状况,入出量和引流,静脉注射的液体和药物,以及基本的电解质情况(多数都是神外ICU护士记录好的,不用自己量,只需要填在早查房表上,查房的时候用英文报出来就可以了)。
在波士顿没有能开顺风车搭我的同学,所以必须得搭早晨四点多第一班公交,这样等到MGH的时候住院医都快写完病历了。因为早晨出门早,所以傍晚回家就只能赶紧休息了(刚去的时候加上时差,有两次连晚餐都没吃,外套也没脱就累得睡着了,真是深刻的体验!),工作日一般都会在10点之前准时休息,保证第二天工作的精神状态,外科住院医的生活就是这样,清苦而自律。

清晨4点在路上的,十有七八都是医生,剩下的就是医学生,即便这样的下雪天也不例外,走在路上能认识很多MGH的同事
在医院里,上级医师们经常会和我们讲“If you are in the lowest rank of the team, you should be the first to know everything happened.”意思就是作为小大夫,在团队中必须勤快,态度端正,如果你对病人发生的状况自己不了解,而等着上级医师告诉的话,就会难堪一些。
当然也有很多同学有志于做其他的相关领域,例如神外的麻醉,他们如果轮转神外的话,第一天可以和神经外科的教育处主任协商,不一定需要参加早查房,省下的时间老师可能会安排做一些文献阅读、文献汇报这样的工作,或者对神经电生理监测的要求会高一些。
总之一切合理的要求都可以协商,学校鼓励不同人在自己感兴趣的不同方向上做到最好,这样能让更多毕业生成就一番事业,而不是所有人都走一样的路,只有少数人受到较多的关注,得到奖励,实际浪费了许多人力和人才。
对我而言,最喜欢的方向是神经外科,自然没什么好挑剔的,基本上和住院医师保持相同的时间,所以每天搭波士顿早晨的第一班公交车(我出门的时候地铁还没发第一班车,必须搭汽车),再转两次地铁,才能赶在最早到达医院。这早晨4点多的第一班车上,绝大多数人都是医院的外科大夫或者实习医生,到了麻省总院之后几乎都会下车,而且很多医生路上直接穿着刷手服,所以公车上一片浅蓝,这趟车也被人称为Boston Medical Train,上面可以认识各个科室的医生和实习生,聊起天来也很有意思。
医生可以说是美国社会中“勤奋”,“博学”,“有社会责任感”等等这些美好词汇的代言人,而但是看一眼美国青年医师所付出的时间,就知道这样的尊敬来之不易。每次早查房时病人们感叹医生来得好早时,我们常笑笑说“We are on a different cycle!”

外科医生加班加点工作时家常便饭,但是麻省总院将给医生的待遇和福利很好,不论何时下手术,病房都有牛奶、酸奶、面包,来不及吃饭的时候还有肠内营养素——“Ensure”(其实就是国内的安素,非常难喝,但是很有能量和营养)

在中国的时候,我们常常会以医院庞大的患者数量而在外人面前略显自豪,于是也形成一些印象,比如说外国医生看病人不多也很悠闲,但这种印象和北美实际是有很大偏差的,尤其是住院医培养阶段。
在麻省总院神经外科实习时,每周轮换一个不同的病区,但是每个病区主管病人的都只有高低年资搭配2位住院医师,1位像我这样没有经验的实习大夫,而这样一个小小的团队,居然要负责整个病区25-35个住院病人,这还不包括每天5-10个在留观室的急诊病人(当然在神外ICU每个病人都有自己的护士,也会帮很多忙),要参与病区的所有手术,相当于在协和整个病房的工作量,而这些工作在北京大约是7-8位住院医师加上2-3位实习医师来完成。
所以虽然协和的病人总数多,但是按照医生人均管病床的数量来说,麻省总院外科住院医师的人均工作量是协和的4倍左右。
这里有一部分是成本控制方面的考虑,因为在哈佛医生的劳动力极其昂贵,雇佣10个辅助人员也比1个医生便宜,所以会降低效率的杂活是绝对不会让医生来做的,主要由工资相对低的助理来帮助解决(例如医生写病历和手术记录只需要说,有专门的打字员帮助打字,或者用昂贵的语音识别系统,但再贵也比医生便宜)。
另外一方面也有利于住院医师管理病人经验的积累,人均参与的手术量也大了许多,虽然辛苦,但成长很快。在国内由于医师的待遇,以及医院的辅助团队达不到美国这样富足的程度,所以很难苛求医师付出美国这样的努力和动力,但管人均病人数量不多,住院医参与手术量小,外科的人均锻炼量不足,是我们不愿承认的事实。
在麻省总院神外,与国内不同的是,主治医师不参与早查房,主要由住院医师负责。两位住院医会一起看全病区的25个病人外加5-10个急诊留观,平均下来每个病人用3分钟时间,有时还需要解答患者自己查《新英格兰医学周刊》产生的问题,30个病人加起来就要查将近2小时。这就是为什么每天早晨5:00AM前就必须开始查房的原因,这样在7:00AM之前查完病人,一边吃早餐一边向主治医师分别汇报他们自己的病人情况和存在疑问的地方,7:30AM一般都要开始第一台手术。主治医师在白天会抽时间去看自己的病人,做一些大的决策,而不用所有人在一起查房,这种设置是非常注重效率的。
我们在协和的时候,曾有外科主任提到人力资源方面有极大的浪费,许多年轻人的时间和能力没有被完全发挥和利用起来,也有许多空余的时间和设备,本来可以创造更大的临床、科研价值,说的也是这个道理。而协和依靠的是富集了华北地区的疑难病例,有利于青年医师经验积累和成长,所以我们还保留有自己的一些优势和特色,允许医师同时有着相对较好的工作周期,虽然比其他行业辛苦,但和美国比比就很幸福了。

每天早晨6:45查完房,天刚蒙蒙亮,波士顿这座城市才刚刚苏醒,而医生们已经忙完所有事情准备开始一天的手术了

查房之后,我们回到办公室,由住院医师向主治医师汇报病人情况,一起做一些决定,旁边的女士是执业护士,会帮我们落实所有事务性的工作,不需要医生操心
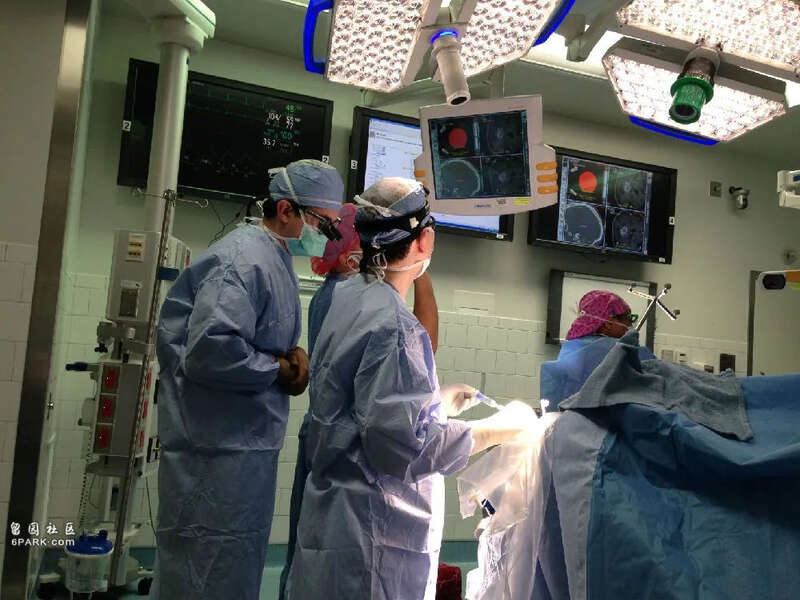
白天的手术量很大,有的主治医师一个人甚至要排6-7台手术,这就需要强有力的住院医师,协助完成主要的操作,主治医师在一旁指导和教学。没有这些经验丰富,吃苦耐劳的住院医师,他们不可能完成如此大的手术量
值夜班的晚上是完全不能休息的,不仅要管住病房,还得不断收急诊的专科病人,因为麻省总院是转诊的最后一线,不能够向外推病人,所以急重症在这里很多。每天晚上平均收12-15个病人,大多数是急性的脑出血和外伤。

这次因为机缘巧合在手术室里碰上了华人大夫林宁。他在北京长大,高中到美国读书,在Duke大学本科毕业后,又考进哈佛大学医学院,现在已经是哈佛大学Brigham and Women’s Hospital神经外科总住院医师(Neurosurgery Chief Resident),即将完成历时7年的神外住院医师训练。以前有朋友和我讲过在美国神经外科这个高强度,快节奏的领域,华人医师很少,而林宁医师一定是里面的佼佼者,他的成长是美国梦的典范。
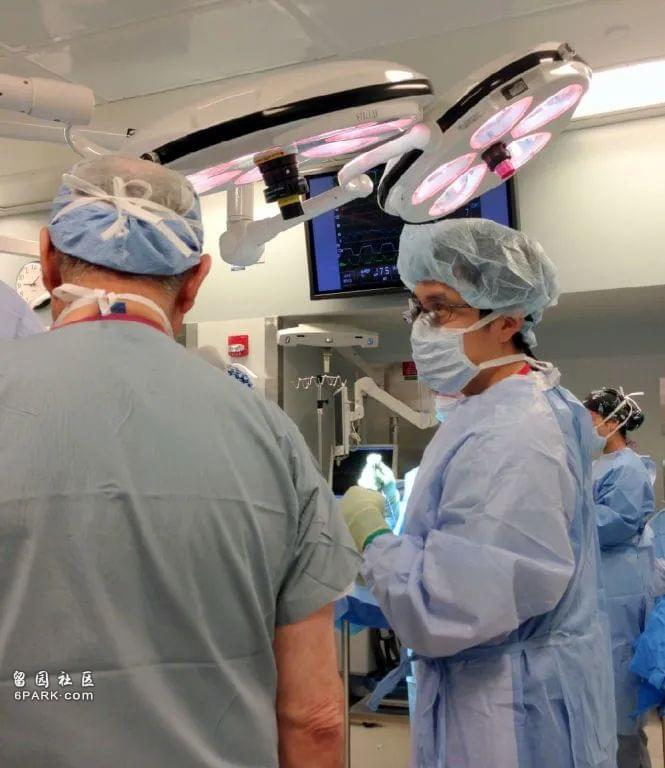
在BWH的神外手术室里,给我最多触动的,不是世界颅底外科巨头Al-Mefty教授,而是旁边的总住院林宁
当我告诉他我是来自PUMC的交换生,他马上开心地说起自己与协和的渊源。原来8年前他在哈佛做医学生的时候,也来到协和交换,轮转了神经外科。那期间他总结了协和神外用神经导航辅助进行垂体手术的特点,以及治疗Mccune Albright综合征的经验,在王任直教授、窦万臣大夫指导下,写成文章发表在Journal of Neurosurgery上,是神外在那时候少有的高水平英文文献,协和神外的老师们至今为止都对这个“孩子”记忆犹新。
后来在American Association of Neurological Surgeons年会上,我又遇到了做汇报的林宁医师,最后一天晚上我们专门坐下来聊到十一点钟,说起神外住院医师的生涯与成长,感慨良多。其实协和有着在美国难以企及的疑难病例总数量,但是我们并没有像他们那样珍惜到将每一份标本都拿来仔细研究对比,每个病人都好好做一些随访和观察。对于学生而言,我们在协和轮转一年,其实英文水平也并不差,但很少潜下心去总结资料,做这样的工作,也缺乏类似的意识与动力。我们常常把一些协和的客观条件作为借口,例如工作太忙,工资少,自己更喜欢多看病人,影像和病理资料不好要……等等等等,而一个美国的学生在中国短短一个月时间,利用者和我们同样的条件与环境,却就能有这样的工作,不能不说是我们自己没有能够好好利用起来协和这座百年老院的资源,换句话就是我们在吃协和的老本而没有为她增光。
降临在我们身边的每个人,每件事,都是为了教会我们一些什么,只要我们不停留于浅表,去思考和探究,那么交流带给我们的思考与转变,可能超过学到的知识本身。有时候就像《围城》里面描述的故事那样,我们都将目光寄于外面的世界和未得到的东西,憧憬那样的生活和工作,却忘记了我们身边其实也有一点都不逊色甚至更好的人与环境,只是我们一直都没有睁开眼睛懂得珍惜,直到出去看过才知道原来轻易拥有的那些东西是多么宝贵,只是来得太容易,甚至没能理解它的分量,这也是我们这些所谓“好学生”的不成熟之处,而看到林宁大夫在协和的工作,我能感到脸上一阵火辣,心中一缕愧疚。 人在协和的时候,我没能如此深入了解协和这座“宝库”的意义,并幼稚地认为是客观条件限制了我们思考和总结知识、做到最好的能力,而在美国从哈佛学生的经历中了解协和,让我知道真正限制我们的是我们自己的思想和价值观,是我们的自信与勇气,在大洋彼岸在更好地了解协和,真是五味杂陈的体验。和林宁医师的交往让我学到很多,他后来也给了我许许多多宝贵的建议,希望我在接下来的神经外科住院医阶段有更多收获,并和他们保持联系。

当我和导师王任直教授提起林宁大夫,导师赞不绝口,并要我向这位比我高8届的大师兄好好学习。他的成长,是典型美国神经外科住院医师的成长轨迹,读最好的大学,最好的医学院,在最好的医院做住院医师,丰富的临床研究经历,在哈佛神经解剖系的教职,当然还有幸福的小家和孩子。但这些背后,有多少辛苦的工作,多少奋斗的日夜,才能够让他在这个代表医学领域皇冠上明珠的神经外科领域站稳脚跟,在这个白人绝对强势的领域成为Chief Resident,并将继续下去。
没错在北京的临床任务的确很繁重,但在这里更甚,ACGME网站上,我们能够看到林宁大夫这7年神经外科住院医期间(其中第五年和第六年为科研训练很少做手术),作为一助或者主刀完成的所有手术记录,共约1900台。美国要求一个合格的神外住院医要在7年的培训期间完成1500台以上的手术,才能够顺利毕业,否则将延期,如果希望申请好的次专科训练,例如功能神经外科,一般在1750例以上会有优势。当我把这些数字拿给我们的总值班包新杰大夫看时,我们都唏嘘不已。

美国全国联网的住院医师工作量登记系统ACGME resident case log system,记录了每个外科住院医的所有手术情况,是进一步申请Fellowship的重要参考,所有的Case需要上级医生认证,比较客观公平。北京的住院医师只有一个纸质的本子填写类似信息,但是由于缺乏后续培训项目,没有人参考,未发挥出应有的作用,而流于形式
在研究方面,我在后面也列出了林宁大夫最近几年发表的外科手术文献,如此多的数据资料,专业的写作,工作量一定不少。说起这些,我们就不能再把国内临床任务重当做借口了,更多的还是因为我们缺乏类似的意识,俗话说或“脑袋里还没有这根弦”,环境上也没有他们那样的压力。
美国神经外科的医生并不是一定智商很高,但看到每天3点半起床工作的他们,才思考为什么同样的条件,他们为何能有这样的行动力,想想自己曾经抱怨这儿条件不好,那儿条件不好,在国内当医生辛苦等等,忽然一阵脸红。
阅读这些文献,我也看出美国典型神经外科大夫所做的科研,和科学界提倡的“转化医学”其实并不是一回事。林大夫的研究,更多还是来源于临床问题,例如Moyamoya病患者脑室-腹腔引流(V-P Shunt)周围侧枝血管形成的现象,关于大脑中动脉动脉瘤形态学数据对破裂概率的影响,统计分析造影阴性的蛛网膜下腔出血患者临床特征和预后,患者医疗保险水平与患者神外手术后康复情况的关系,肿瘤性脑膜炎患者行V-P shunt及鞘内化疗的收效,分析统计美国对破裂或未破裂动脉瘤治疗方法的变迁,报道一个小儿患者椎间盘囊肿的表现和进展,分析功能性垂体腺瘤和无功能性垂体腺瘤在先蝶鞍上方生长特性的不同,报道血栓外渗作为微血管再通的新机制,用生物光学进行神经功能的无创监测等等(详见后附资料)。
对美国外科医生而言,他们同样有着做科研和发表的压力,但是如何选择参与临床医学的研究与进步,或者是基础研究的工作,医生们可以根据自己的情况来决定。
在医院里,绝大多数的外科医师,尤其是年轻外科医师,以临床或者手术的进步作为自己研究的方向,一方面因为他们毕业于医学院,专业方向和兴趣都在此,每天面对很多值得研究的临床难题值;另外一方面专攻手术与解剖的进步,并行相应的统计分析,对他们的临床经验积累有直接帮助;而且更符合临床医师工作时间长,业余可支配时间少的特点。
这与国内的现状有很大不同,在中国的基础研究领域,已经有大量受国外培训的高水平学者回国工作,可是由于体制不接轨,临床医师很少有机会到国外参与临床工作和研究,造成两个领域发展的不平衡。大家心目中的“医学研究”比国外范围小很多,思路比较窄,主要指的就是“生物技术研究”,但这些研究不是临床医生的特长,距离临床实际也很远,所以国内当前的SCI考核压力使许多基层医院的外科医师对于临床得过且过,手术和病人只要“大致过得去”,就得赶紧去操心基础研究的问题,体现不出“科研促进临床”的初衷。
如何将中国医生参与研究的动力和精力,合理引导在他们更擅长,更需要他们的领域上,是我们需要思考的下一个问题,那些很少人去关注“医学科学研究”以及更广泛的“流行病学研究”,可能是今后中国医学科学发展的突破口和增长点。

