本文来自微信公众号:赛先生(ID:mrscience100),作者:Helen Santoro,译者:陈丹平,编辑:Winner,题图来自:视觉中国
多重用药(即一次服用五种或五种以上的药物)会导致副作用、不必要的住院治疗甚至患者过早死亡。研究人员和药剂师们正在努力寻求解决这个严重影响老年人健康问题的方法。
2010年,我的外祖母Carol Mitchell 72岁,不幸被诊断出患有帕金森氏症,医生给她开了一种叫卡比多巴/左旋多巴(carbidopa/levodopa)的药。她每天要吃四次这个药,分别是在早上7点、11点、下午3点和晚上7点。
在随后的几年里,医生们又相继给Carol开了治疗皮肤问题的一种类固醇霜,以及治疗抑郁、晕车、焦虑、胃酸反流和早期乳腺癌的药物。我的妈妈Elizabeth Mitchell说:“我走进你外祖母卧室的时候,发现到处都是药瓶。然后我就在谷歌上搜了一下,看看这些药都是干什么用的。”
对于现年82岁的Carol来说,能够准确无误地在该吃药的时候吃下每一种药已经成为一个艰难的目标。她说:“我觉得我吃的药太多了,我并不想这样。因为要吃这么多药,我都不能出门。”她偶尔会发现自己少服了几剂治疗帕金森氏症的药物,这种情况不可避免。每当她少服了几剂这种药之后,她的震颤、僵硬、说话和行走困难的症状就会复发或者恶化。在过去的四年里,这种漏吃药的情况导致Carol四次急诊,其中两次都不得不延长住院时间。
为了使Carol服用帕金森的基本药物更简单一些,我妈妈Elizabeth建议她在医生的帮助下尽可能多地戒掉一些药物。现在Carol只需服用治疗帕金森的药物。她自己也说:“少吃药让我感觉好多了。”妈妈说外祖母现在基本上都可以在正确的时间服用帕金宁,不用再经常往医院跑了。
但对于许多正在服用多种药物的老年患者来说,戒掉一些药物并不是那么容易的事。
多重用药通常被定义为一个患者经常使用五种或五种以上的药物。随着平均寿命的增加和全球人口的老龄化,多重用药的趋势也正在上升。老年人不仅要服用更多的药物,而且还面临着严重副作用的风险,因为他们的肝脏代谢和清除血液中的药物的效率往往比较低。
根据Annual Review of Pharmacology and Toxicology2020年的一项分析显示,一些药物之间的相互作用可能是有害的,而且多达一半的服用四种或四种以上药物的患者都没有按照处方服用这些药物,这一情况加剧了风险。
世界卫生组织认为,多重用药是一个重大的公共卫生问题,已经导致全球数百万人因药物不良反应而住院,并造成数十亿美元的不必要的医疗费用支出。相关研究人员和药剂师正在努力解决这个过度用药的问题。
但是想要做到“解决过度用药问题”是很难的。尽管医学院或药学院都有药学相关课程,但是很少有老师讲授病人该如何用药或停止用药的知识。德国慕尼黑大学的临床药剂师、期刊Annual Review论文中的作者Tobias Dreischulte说:“甚至都没有讨论一个问题:随着时间的推移,药物的危害和益处之间的平衡是否是稳定的。”
但是Dreischulte补充道,这个举措确实是可行的。他早些时候在苏格兰邓迪大学做过研究,他所在的团队发表了一系列指南,来帮助该国的医生和药剂师减少不必要或者有潜在危险的药物的使用。自2012年该指南实施以来,给患者开过量药物和高危药物组合的数量已经降了下来。
问题是,类似的做法能否也适用于欧盟和全球其他国家。阿德莱德南澳大学的研究员兼药剂师Emily Reeve说:“从历史上看,临床治疗指南从来没有对如何或者何时停止用药给出过任何建议或意见。”在过去的十年里,Reeve也一直在研究如何减少多重用药对老年人的影响。“我们怎么才能让相关的指南描述成常规做法的一部分呢?”
一、一个让人有药瘾的医疗卫生系统
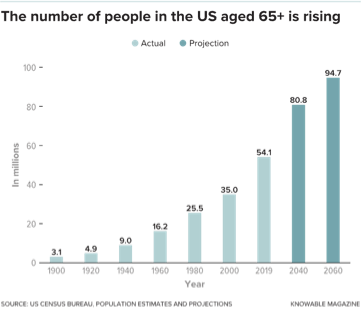
在世界范围内,65岁及以上的成年人数量正在上升。例如,在英国,从2019年到2068年,老年人口预计将增加67%,即将增加约820万人,这新增加的老年人口规模大致相当于整个伦敦现在的人口数。在美国,从2018年到2060年,老年人口比例预计将增加约81%,即增加4230万人。
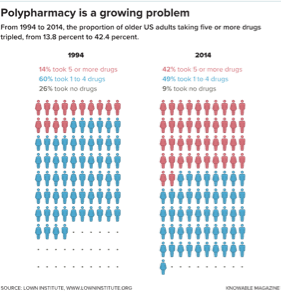
随着人们年龄的增长,从骨质疏松症到心血管疾病再到癌症等慢性疾病,也将会变得越来越常见。对于许多国家的医疗系统来说,开处方药是治疗这些疾病的首选方法。非营利智库Lown研究所的一份报告指出,美国42%的老年人每天都在服用五种或五种以上的处方药。近20%的老年人会服用10种或者10种以上的药物,在过去的20年里,全美多重用药的发生率已经增加了两倍。
ProPublica新闻编辑部的一项调查显示,制药行业的盈利模式可能会影响医生开出更多的药。他们的报告指出,那些可以在某种特定药物上收取费用的医生比那些没有相关经济利益的医生开出这种特定药的频率更高。2015年,美国约有一半的医生接受了制药公司给的钱,总额达24亿美元。
另一个因素是患者的不同医生之间的脱节,导致该患者的每个医生给开处方药的时候没有能够事先与患者的其他医生进行适当沟通。因此,某种情况看起来像是一种新的疾病,但实际上可能只是药物的副作用。
费城托马斯·杰斐逊大学的癌症流行病学家Grace Lu-Yao说:“所有的专科医生都只专注于自己的领域。”许多患者,包括Lu-Yao研究的那些癌症患者,并没有医生可以帮助他们了解相关治疗和健康的整体情况。Lu-Yao问道:“谁会去留意那些潜在的相互作用,或者停止一些药物治疗?”
当然,有时候一次性开多种药物也是必要的。例如,为了防止心脏病患者再次发作,治疗药物就可以包括降低胆固醇、降低血压和阻止血细胞粘在一起的不同药物。
但是当药物的风险超过其潜在益处时,患者就会面临严重的健康后果。每天约有750名老年人因他们药物的严重副作用而住院,包括摔倒、过敏反应和内出血。每增加一种药物,患者不良反应的风险就会增加7%到10%。
Lu-Yao说,整个系统的设置并不恰当。在2019年3月发表的一项研究中,Lu-Yao和同事调查了前列腺癌、肺癌和乳腺癌患者在接受化疗后的住院率。与服用少于5种药物的患者相比,那些服用5~9种、10~14种和15种以上药物的前列腺癌患者在接受化疗后的住院率分别高出了42%、75%和114%。乳腺癌和肺癌患者也有类似的情况。(根据化疗前6个月的住院率来看,服用更多药物组似乎并不比服用较少药物组的病情更严重。)
根据Lown研究所的报告,如果这种趋势继续下去,那么据估计,在未来10年,多重用药将导致美国近15万人过早死亡。该报告预测,2020年—2030年,美国至少将有460万人住院治疗,成本约达620亿美元。

二、开处方药更容易
Reeve说,推动建立一个“促进更明智地使用药物和减少处方药”的医疗卫生系统是极其困难的。但患者似乎是很愿意尝试的: 2018年,Reeve和她的同事进行的一项具有代表性的调查表明,如果医生说了这样做是可以的,那么美国92%的老年人愿意停止服用一种或多种药物。
但是许多医生缺乏相关的教育资源来支持他们安全地给出这些举措。虽然已经有一些通用的和特定药物的处方指南,以及一些相关网站,例如指导医生和药剂师完成整个过程的电子处方工具,但这些很少被证明在临床实践中是有效的。
Reeve正在努力制定可在国际上使用的处方药指南,她表示:“开处方药本身就不是一个简单的行为,这不是10分钟或15分钟内就能决策的。”这涉及识别潜在的不必要或危险的药物、医生和患者之间达成协议同意开药、经常在密切监测患者的情况下慢慢减少用药。
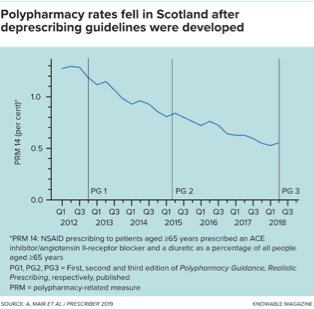
苏格兰的药物和医疗卫生专家于2012年首次发布的多重用药指南就旨在填补这一资源缺口,并在整个开处方药和减少处方药的过程中为临床医生提供帮助。这项工作的“7步”技术鼓励医生仔细审查患者的诊断和治疗,确定患者需要哪些药物,识别潜在的药物不良反应,并确保患者参与到决策过程中。
根据苏格兰医疗卫生系统收集的数据,对该指南的评估报告显示,从2012年—2018年,为老年人开具的高风险药物组合的数量显著减少。这其中包括一种特别危险的组合: 阿司匹林等非甾体抗炎药、高血压药物,如血管紧张素II 受体阻断剂,放松静脉和动脉、还有利尿剂,有助于通过尿液排出体内多余的盐和水。这种合并被称为“三重打击”,它会导致患者肾脏和心力衰竭,尤其是在有肝病史的老年患者中尤其危险。
更广泛地说,在6年的时间里,这些指南的使用已经让每年有超过12万种不恰当的药物被取消处方。
三、改变大环境
现在的问题是其他国家的医疗卫生体系能否实施类似的指南。Dreischulte说:“这是完全有可能的,但是需要时间。”他认为,在医疗卫生系统集中的国家,例如英国,National Health Service(简称NHS)是由政府资助的,政府运营医院并雇用医生。这些改革将更容易实现。“因此,NHS在向临床医生提供循证医学方面是非常有效的。”
另一方面,美国的医疗卫生体系非常分散。截至2019年,68.5%的美国人享有私人医疗保险,近43%的人享有医疗保险和医疗补助等公共医疗保险,略高于9%的人没有保险。(有些人同时拥有两种以上的保险。)
尽管如此,美国正在采取一些措施来解决多重用药问题。2017 年,制定了“关爱老人健康系统”计划,其中医院和医疗机构同意遵守4Ms——一套指导方针,通过优先考虑老年人生活中最重要的事情,包括他们使用的药物、行动能力和精神状态,或认知能力,以确保他们可以得到可靠的护理。药物有关方面涉及医疗保健专业人员询问某种药物对患者来说是否是必须的、避免开高风险药物、制定安全剂量调整计划以及在必要时取消处方药。
到2020年年底,全美已有1950个医疗机构加入“关爱老人健康系统”计划。那些实施了4Ms的机构报告称,再入院、死亡和神志失常病例的数量有所减少。此外他们还报告了医疗保健费用也削减了。该计划的目标是到2023年6月,加入该系统的组织总数可以达到2600个。
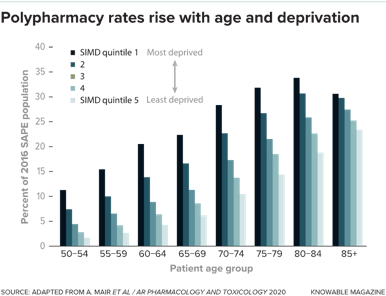
它还表明,贫困程度(包括收入、住房、教育和获得服务的机会等方面)对此也是有影响的。每个年龄组都有五个柱状图,分别表示从最高到最低的贫困程度(5分制)。
在显示的每个年龄组中,多重用药率在贫困的人群中更高。(SIMD = Scottish Index of Multiple Deprivation,苏格兰综合贫困指数。SAPE = small area patient estimate,小范围患者估计)图片来源:ADAPTED FROM A.MAIR ET AL/AR PHARMACOLOGY AND TOXICOLOGY 2020 KNOWABLE MAGAZINE
一些拥有很多患者的大型美国医疗卫生系统,也可能实施减少处方药的策略。蒙特利尔大学的研究员Justin Turner举了一个蒙特利尔地区社区药房的例子:研究表明,给经常服用苯二氮平类药物(如安定和阿普唑仑等一些被过度使用的药物)的老年患者提供一本药物介绍手册,了解这些药物的益处和危害,是阻止药物滥用的有效方法。在收到手册的患者中,27%的人在6个月内停止服用苯二氮平类药物,而没有收到手册的患者中只有5%的人停止服用该药。
Turner补充说,在美国与医疗卫生系统相连的药店可能也会这样做。他正在与华盛顿大学的研究人员合作,该研究员与该州非营利性医疗系统Kaiser Permanente一起主导了一项实验,该实验的目的是通过减少不必要的高风险药物的处方,以减少老年人的摔倒频率。Turner还与费城VA医疗中心的研究人员合作进行了另一个项目,旨在普及减少危险药物使用的教育。
像这样的研究在美国可能会越来越普遍。2019年,由药剂师、临床医生和科学家组成的Deprescribing Research Network成立。该组织由美国国家老龄化研究所(National Institute on Aging)资助,并向那些正在开发和传播有关老年人减少处方药研究的人提供试点资助等资源。Turner说:“我认为潮流正在发生改变。”
与此同时,许多已经服用多种药物的老年患者也会有额外的责任:成为自己的医疗照护倡导者。或者,在必要时必须依靠家人和亲人来推动处方药的减少。
2020年2月,我的外祖母Carol去看了她的医生,医生给她开了安非他命药物阿得拉(Adderall)来帮助她缓解日间嗜睡的症状,这种症状可能是由于她患有帕金森必须服用卡比多巴/左旋多巴引起的。我的妈妈Elizabeth惊慌失措,然后联系了外祖母的医生。Elizabeth在一封信中写道:“我必须强调是,新的药物并不能解决Carol的问题。”相反,“Carol需要一个照顾者,她需要锻炼,需要社会互动,比如与她的教会团体进行Zoom通话。”
医生也很快给了回复,Carol并没有服用阿得拉(Adderall),这也是Elizabeth希望可以继续保持下去的方式。Elizabeth竭尽所能帮助Carol按时服用帕金森药物—即使服用这一种药物仍然是一个挑战。在遵循此治疗方案的时候,Elizabeth看到了Carol巨大的变化,Carol也会定期进行两英里的散步。
Elizabeth说:“Carol一天只吃四次药,每次只吃一种药,这已经到了极限,她不能再额外吃别的药了。当Carol想再加别的药的时候,就会错过吃比多巴/左旋多巴,结果又会回到医院。”
原文标题“Tackling the growing problem of overmedication”,作者Helen Santoro,发布于2021.08.12 Knowable Magazine。链接为https://knowablemagazine.org/article/health-disease/2021/tackling-growing-problem-of-overmedication。
本文来自微信公众号:赛先生(ID:mrscience100),作者:Helen Santoro

