2020年3月末,新冠疫情在全美多地暴发之际,美国马里兰州德特里克堡陆军传染病医学研究所悄然全面恢复了运行。值得注意的是,在疫情暴发前的2019年8月,这所在历史上劣迹斑斑的实验室曾突然被要求关闭。而越来越多的线索报道和研究表明,疫情早期或在2019年下半年就已在世界多地多点出现。
德堡“病毒暗史”今起推出,揭露这座至今仍被层层迷雾笼罩的生物实验基地。
1989年11月下旬,一艘货轮从菲律宾经荷兰阿姆斯特丹和纽约进入美国本土,船上载有100只供实验室使用的实验动物食蟹猴(Macaca fascularis),又称长尾猕猴。别看它叫食蟹猴,但是它可是杂食动物,除了螃蟹以外,贝类、鱼类、水果、植被、鸟类等都是它的食用对象,其主要栖息于东南亚地区广袤的森林地带,以及临河的椰树林和沿海的红树林。
而正是这批猴子身上所携带的病毒,随后在美国引发了一阵不小的恐慌。去年大热的美剧《血疫》及其更早的同名小说,讲述的,正是那一年的埃博拉病毒泄漏事件。如今,笼罩全世界的新冠疫情阴霾仍未散去,三十多年前的事件仍在提醒着全世界的人们,应对突如其来的大疫,绝不能心存侥幸。
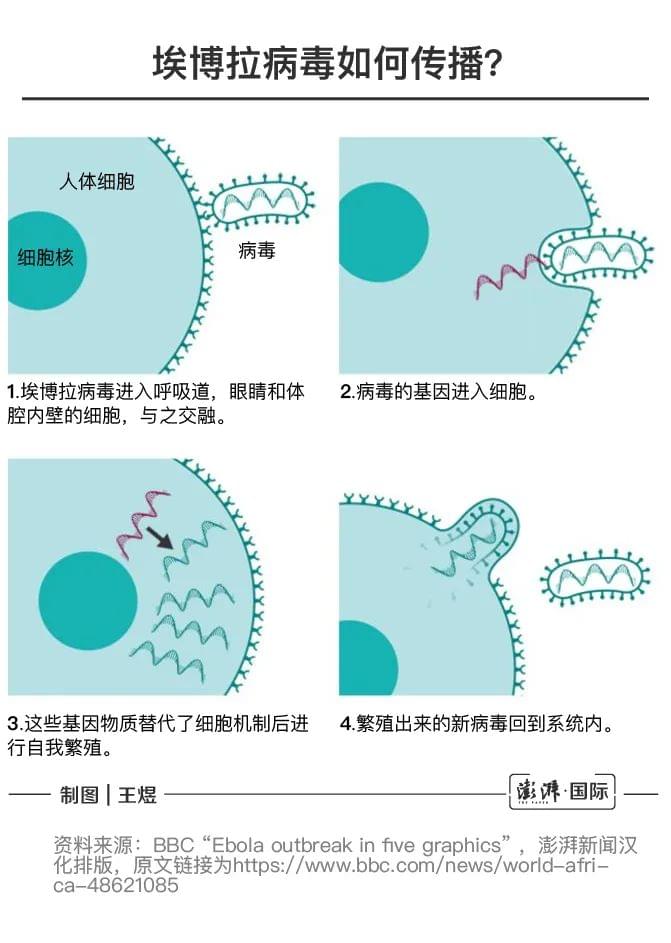
一种新的埃博拉病毒
抵达美国本土后,这批食蟹猴被运往弗吉尼亚州雷斯顿市区的一家灵长类动物检疫中心进行短暂的隔离和检验。隔离检验期间,许多猴子生病并出现了死亡现象,其中一些猴子的临床症状和猴出血热(Simian Hemorrhagic Fever,SHF)相一致。
这一现象引发了相关人员的重视。位于美国马里兰州德特里克堡的美国陆军传染病医学研究所(USAMRIID)采样并检测了其中的10只猴子,并从其中3只的组织和血清中分离出猴出血热病毒SHFV。
不过,让研究人员感到奇怪的是,10只受检的猴子中有5只对埃博拉病毒检测呈阳性。要知道,埃博拉病毒是一种极其烈性的病原体,人类感染之后病死率可以高达90%。在此次事件之前,该疾病只在非洲大陆被发现并流行,这次突然出现在美国实属罕见。
正当研究人员对此一筹莫展时,与受检猴子同一批赴美、被隔离在另一个房间内的猴子也出现了奇高的死亡率。研究人员再次采集了死亡猴子的样本并进行检测,在其中7只猴子的血清和/或组织中同样检测到了埃博拉病毒抗原,还通过电镜技术在猴子的原代肝脏组织下发现了呈典型丝状形态的病毒,进一步的实验证实,这批猴子的体内,确实藏有令人闻风丧胆的埃博拉病毒。
更为糟糕的是,雷斯顿市动物检疫中心的一名工作人员在对一只受感染的猴子进行尸检时不小心割伤了自己,导致了感染,并在9天后出现了病毒血症,即在血液里检测到了病毒,另有三名工作人员的抗体也呈阳性。
于是,“埃博拉病毒在实验室泄漏”的消息不胫而走,给当地的居民造成了不小的恐慌,人们担心病毒会扩散并造成疫情的暴发。不过,从迄今披露的信息来看,尽管存在个别研究人员对样本认识不足、操作上出现问题的可能性,但病毒的泄漏总体上并非有人员故意为之。
更幸运的是,后来证实这种埃博拉病毒虽然对猴子的致病力很强,造成的病死率很高,但是其对人类的致病性却很弱,人类感染后基本都没有临床症状,更不会造成死亡。于是,人们意识到这是一种新型的埃博拉病毒,并把它命名为雷斯顿型埃博拉病毒。据新华社此前报道,雷斯顿埃博拉病毒是唯一一种起源于亚洲的埃博拉病毒。
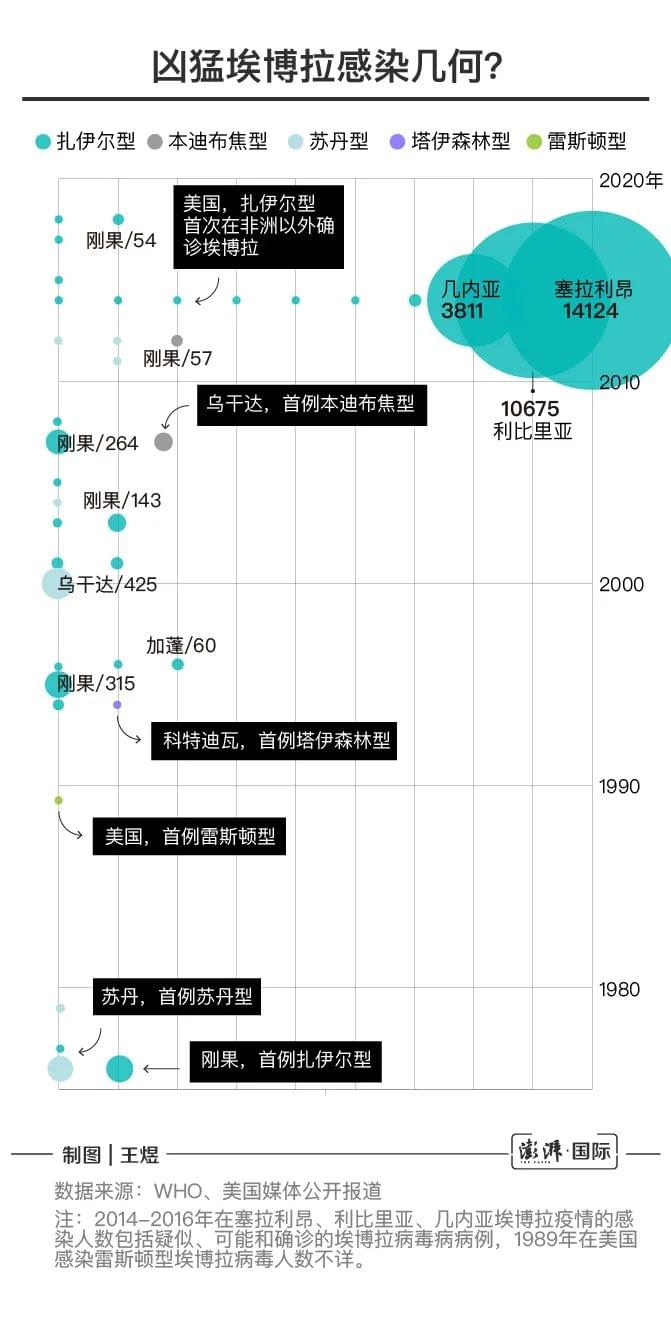
在此后的20年时间里,全球陆陆续续至少出现过四次雷斯顿型埃博拉病毒引起的疫情。包括1992-1993年发生在意大利锡耶纳的一家实验室的进口实验猴子死亡事件,1996年发生在美国德克萨斯州一家私人动物检疫机构的进口食蟹猴死亡事件,2008年发生在菲律宾吕宋岛四家养猪场的家猪感染事件,以及2015年菲律宾马尼拉以南的一个非人灵长类动物设施中6只食蟹猴死亡事件。其中,前两次事件的暴发与1989年美国雷斯顿市的疫情相似,都与进口实验猴子有关,并且都可追溯到菲律宾卡兰巴一家猴子繁殖和出口公司的单一地理来源。
肆虐非洲近半个世纪
由于对人类的致病性弱,雷斯顿型埃博拉在美国实验室的泄漏感染事件并未造成不可挽回的后果。然而,在非洲大地上,病死率极高的其他类型的埃博拉病毒仍在肆虐,乃至成为恐怖代名词。
1976年9月,在扎伊尔(现在的刚果民主共和国)的一个小村庄里暴发了一起不知名的出血热疫情,大部分病患均出现了牙龈、眼睛和结肠(肛门)的出血。首发和死亡病例为一男性教师。根据当地习俗,患者家属需要亲吻尸体,并由其女性亲属徒手脱掉他的衣物,再用温水擦拭身体。结果,曾经为他治疗的医护人员和接触尸体的亲属共21人发生了类似的出血症状,并最终导致18人死亡。人们不明所以,认为是神在惩罚他们,很多人逃离家乡。
由于当地交通不便,样本经反复辗转才送到日内瓦的世界卫生组织和美国疾病预防控制中心的实验室。经过检测和鉴定,确定为一种新病毒。后来用暴发地附近的埃博拉河为该病毒命名,即埃博拉病毒。
此次疫情传播到了周围的46个村庄,共造成358人发病,325人死亡,病死率高达90.8%。由于当地医疗条件极其有限,每天每个护士只能有5个注射器可用,这些注射器每天约在300-600名患者中重复使用,为病毒高效传播提供了便利条件。
埃博拉病毒的电子显微镜照片。
同年,在苏丹南部的一个村庄也几乎同时暴发了一起类似的出血热疫情。该疫情起源自一个棉花加工厂,厂房内常有大量蝙蝠栖息,经调查早在当年6月27日就有一个工人死在车间中,此次疫情共造成该车间35人死亡,并导致当地284人发病,151人死亡,病死率为53%。一名来自英国的调查人员还因污染针头意外刺入导致了实验室感染,所幸经过干扰素和恢复期患者血清治疗得以康复。
后来的深入研究表明,两次几乎同时暴发的埃博拉疫情毒株是不一样的,扎伊尔型毒株毒力较苏丹型强1000倍,但苏丹型的传播效率要比扎伊尔型的强。
在科特迪瓦的国家森林公园中,生活着一批保护动物黑猩猩,数量在1987年达到最高的80只。但是在往后的几年中却逐年减少,其中1992年和1994年分别死亡了8只和12只,尸体都出现了出血症状。遗憾的是,由于发现尸体的时间较晚,很难进行病原学调查。直到1994年,调查人员碰巧发现了一只刚刚死亡的黑猩猩,便在野外迅速开展了解剖和采样工作。随后一名参与解剖的女性工作人员出现了类似登革热的症状。在后续的检测中发现,大猩猩和该名工作人员都感染了一种埃博拉病毒,但是其对黑猩猩致病性较强,对人类致病性较弱,开始将其命名为科特迪瓦型,后正式命名为塔伊森林型埃博拉病毒。
2007年11月在乌干达西部的本迪布区发生了一起出血热疫情,当时乌干达卫生部、乌干达病毒研究所、非洲现场流行病学培训网、世卫组织和红十字国际联盟都加入到了抗击疫情的战斗中。标本送到美国疾病预防控制中心经测序认定这是一种新的埃博拉病毒,命名为本迪布焦型埃博拉病毒。该起疫情共造成149人感染,37人死亡,病死率达25%。
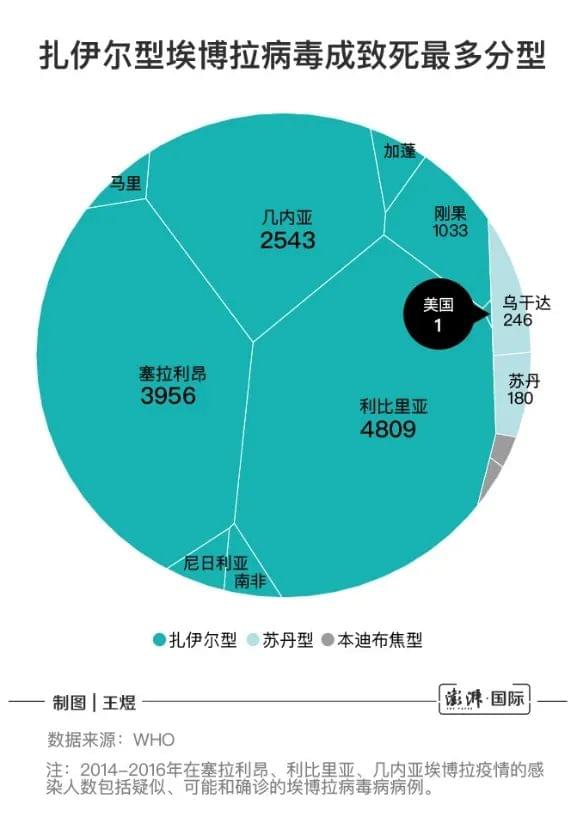
到目前为止,共发现了以上五种埃博拉病毒,除了雷斯顿型埃博拉病毒对人类没有致病性以及塔伊森林型埃博拉病毒仅有人类感染个案报道外,其他三种都有导致人类疫情暴发的报道。
其中,以扎伊尔型和苏丹型埃博拉病毒导致的疫情较为常见,病死率也较高,例如前者的病死率范围为60%至90%,后者的病死率范围为41%至65%,这也体现在了不同的临床表现上。
扎伊尔型和苏丹型埃博拉病毒引起的临床症状更为严重且广泛,包括畏寒、高热、极度乏力、头痛、肌痛、咽痛、结膜充血及相对缓脉,消化道症状可表现为恶心、呕吐、腹泻、腹痛、黏液便或血便及腹痛等。由于毛细血管渗漏以及大量补充液体治疗,可导致外周水肿。重症患者可出现神志改变,如嗜睡、谵妄等症状,并可出现鼻、口腔、结膜、胃肠道、阴道、皮肤出血或咯血、血尿等出血表现及低血压、休克等,可并发心肌炎、肺炎和其他多脏器受损。此外,一系列的研究表明,一些特殊人群例如艾滋病患者、免疫力低下者、有基础病患者、孕妇和儿童在感染埃博拉病毒后,病死率会更高。
“解毒”还需人类风雨携手
鉴于已有从果蝠中分离出埃博拉病毒的报道,因此很多人认为非洲果蝠是埃博拉病毒在自然界当中的储存宿主。蝙蝠是一种数量极其庞大的哺乳动物,几乎无处不在。埃博拉的终末宿主主要包括人类和非人灵长类动物,例如大猩猩、黑猩猩和猴子等,感染埃博拉病毒的人和动物均可成为本病传染源。
其他的动物如非洲羚羊、豪猪等也有感染埃博拉病毒的相关报道。埃博拉病毒的传播途径包括接触传播、血液传播、性传播和母乳传播等,同时也存在通过近距离飞沫传播的可能性。其中主要以接触传播为主,尤其是发生在疾病发展的后期、当患者出现呕吐、腹泻和出血等症状的时候。曾经有报道说有人在使用了9天前被埃博拉患者弄脏的血迹斑斑的床垫之后,被感染上了埃博拉病毒。此外,由于在家猪中发现了雷斯顿型埃博拉病毒,因此在使用猪的副产品如猪器官移植和猪源的化妆品等时,需要额外的工作来进行评估和验证这些产品是否安全。
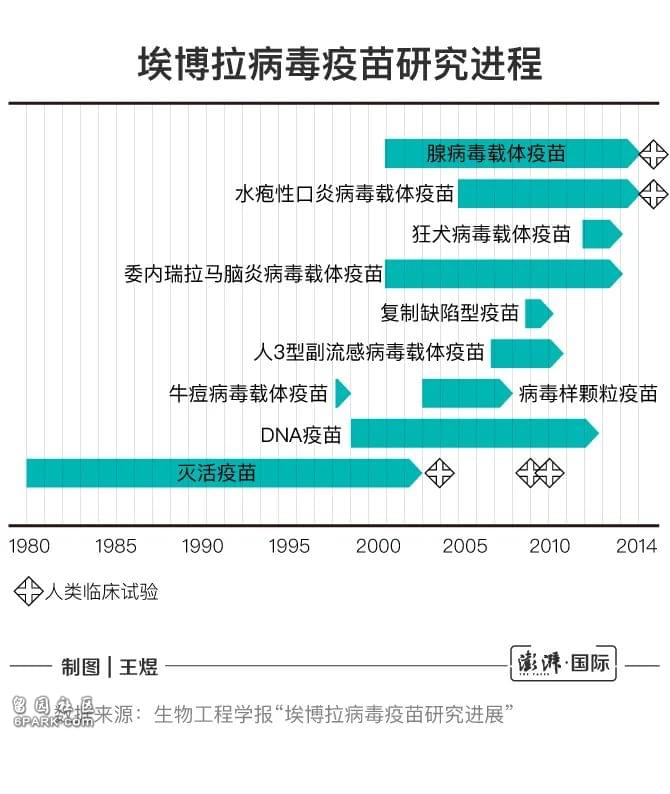
目前对埃博拉引起的疾病尚缺乏特效的治疗方法,主要采用对症和支持治疗,包括维持水、电解质平衡,预防和控制出血,控制继发感染,治疗肾衰竭、出血和弥散性血管内凝血等并发症。虽然一些药物如ZMapp、TKM-Ebola和法匹拉韦等得到了部分认可,但这些药物的疗效和安全性还有待进一步验证。疫苗方面,直到2019年11月,默沙东的埃博拉疫苗产品Ervebo(V920)率先在欧盟获得批准,并在当月获得世卫组织预认证,2019年12月在美国获得批准,2020年2月在首批4个非洲国家获得批准,用于18岁及以上人群的主动免疫,以预防由扎伊尔型埃博拉病毒引起的埃博拉病毒病。
世卫组织总干事谭德塞对此指出,“这一疫苗的开发、研究和快速预认证表明,随着我们重视弱势人群的健康需求,国际社会可以大有作为”。
尽管如此,现阶段对于埃博拉病毒的预防仍绕需要依靠个人防护,包括(1)坚持用肥皂洗手或使用含酒精的手消毒剂;(2)避免接触病人的血液或体液,如尿液、排泄物、唾液、呕吐物、汗液及精液;(3)不使用可能接触过病人的血液或体液的物品,如:衣物、床上用品、针状物及医疗器械;(4)如果怀疑周边有人感染了埃博拉病毒,鼓励并支持他们到医疗机构寻求医学治疗;(5)不直接触碰埃博拉死者的尸体,处理埃博拉死亡病例时必须正确穿戴防护装备;(6)食用动物制品(血和肉)前,应确保其煮熟。
在2013年及以前,发生的总共22起埃博拉疫情主要集中在非洲大陆相对封闭、偏远的农村地区,这些地区经济落后,医疗卫生资源极度匮乏,埃博拉感染者的病情往往迅速恶化并死亡,几乎没机会传染给新宿主。因此,疫情一般容易被控制在非常有限的范围内。
但2013-2014年暴发的西非埃博拉疫情改写了以往关于埃博拉疫情暴发的规律。此次疫情造成的感染者近三万,死亡的人数共有一万一千余人,均远远超过了自1976年首次有记载的埃博拉疫情暴发以来的感染和死亡总数。波及的范围也很广泛,包括几内亚,利比里亚、塞拉利昂、尼日利亚、塞内加尔、马里、西班牙、英国、美国等等。
这更加让人们意识到了传染病无国界,它是人类所面临的共同威胁,面对如此危机,人类早已成为一个命运共同体。只有全人类共同携起手来,互相协作,风雨同舟,才能够战胜传染病这一人类共同的敌人。

