34岁产妇遭遇“产科死神”
3月2日,是刘女士怀孕41周的日子,此刻她正躺在待产室的床上等待孩子的到来,殊不知,“产科死神”正悄悄靠近……
15:30,伴随着一阵宫缩,刘女士感到一阵羊水流出,经助产士检查,是自然破膜。嘱咐的话还没说完,一旁的胎心监护数字骤然往下掉!“快通知医生!”呼救的同时,助产士章海燕立刻指导刘女士更换体位,给予鼻导管吸氧。
产科副主任金彦、当班医生胡耀威第一时间到达产房,为产妇进行了检查,“羊水清,没有脐带脱垂,但是胎心只有60次。”
“咚、咚、咚…”仍旧缓慢的胎心频率像是警报,金彦见状当即下达命令:“立刻准备剖宫产!胡耀威做手术准备,朱舒丽通知麻醉手术部、新生儿科,护士准备转运产妇,我去和家属谈话!”
抢救行动迅速展开!仅1分钟,刘女士被迅速转移到待产室隔壁的手术室,相关科室快速到场,新生儿顺利被娩出,新生儿一分钟评分仅2分,而正常评分是10分。

20多名医护展开生死大营救
这边宝宝刚刚脱离危险,手术台上刘女士的血压却突然往下掉。台上医生迅速寻找原因,台下麻醉师全力维持着生命体征,“不好!子宫大量不凝血涌出!”
“破膜后胎心率立即下降,宝宝娩出后产妇血压下降到很低,剖宫产中出现不凝血,凭着丰富的经验,医生马上判断出这是一例产科最凶险的疾病——“羊水栓塞”。
这是一种无法预见,极其凶险的产科并发症,是指羊水突然进入母体血液循环系统引起的过敏性休克,弥散性血管内凝血(DIC),肾功能衰竭或猝死的严重的分娩期并发症。
数据统计,每10万个产妇里仅有2-8人可能发生,而死亡率却高达80%!
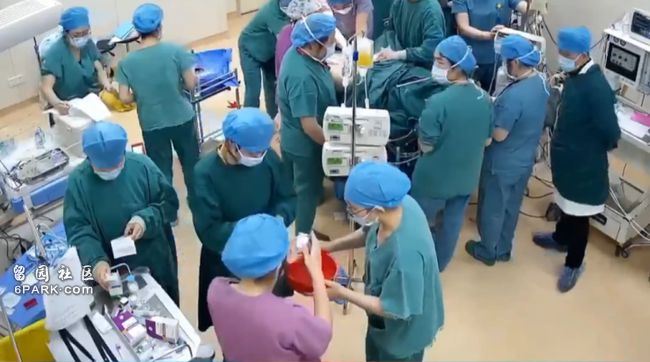
金彦一边按压子宫,一边安排通知院急救团队,紧急启动羊水栓塞抢救预案。与此同时,麻醉师立刻完成了全麻下气管插管,予以呼吸支持;一场生命与时间的抢救拉开了:产科、麻醉手术部、ICU、超声科等多位医护人员悉数到场,投入救治;手术室外,输血科、检验科也争分夺秒,全力配合。
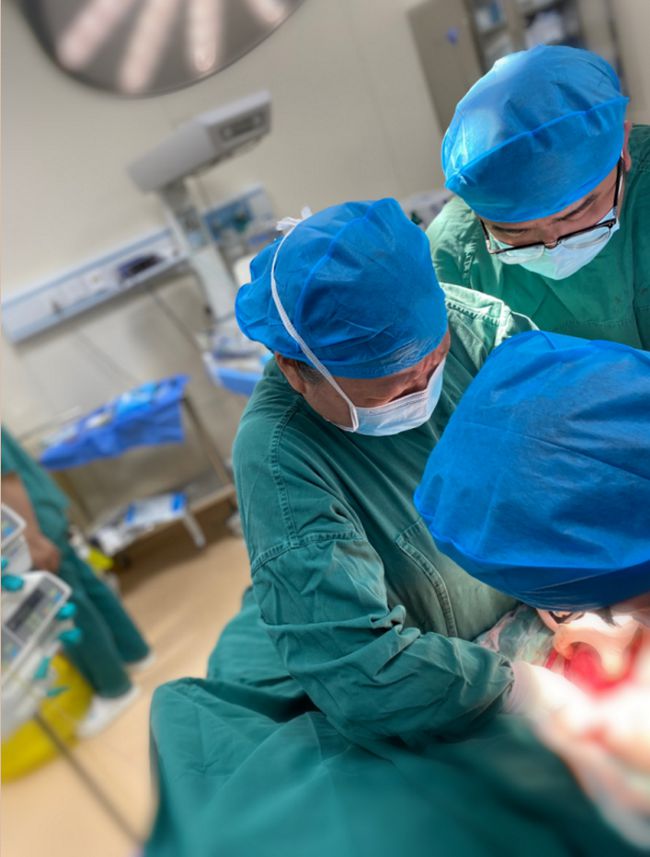
一袋袋红细胞、新鲜冰冻血浆、冷沉淀、血小板源源不断地输入刘女士体内,可羊水栓塞导致她的凝血功能全面崩溃,宫缩剂、凝血酶原复合物,纤维蛋白原迅速输注;加压输血、宫腔压迫、水囊压迫等等止血措施都用上了,还是挡不住来势汹汹的出血,短短时间内,出血已达3000毫升。
产妇出血凶猛,血液不凝,难治的产后大出血摆在医护人员面前,产科主任徐秋莲、主任医师朱敏、方韬副院长、麻醉手术部副主任叶志坚,ICU主任葛国平等数位专家会诊后,决定立即行子宫切除止血。
了解到产妇没有医保,家庭经济困难,医院当场表示帮忙协调解决困难。
手术室内,主任医师朱敏亲自上阵,仅用时十多分钟,顺利切除了子宫,出血终于渐渐稳定住了。
4个小时惊心动魄的抢救,经过20多位医护人员的全力拼搏,终于把刘女士从生死边缘拉了回来,被转至ICU进一步观察。

从病发到稳定,刘女士总出血量6000ml,共输入血制品10000ml,相当于全身血液换了两遍。
对于九死一生抢救,刘女士也有记忆:“从手术室转到ICU后我的意识就已经很清醒了,虽然看不清,但我知道院领导、医生们一次次来看我,护士们一直在我边上忙碌,和我说话,我那时就想,我一定要平安地从这里走出去!”
产科主任徐秋莲说,此次成功的救治集合了全院团队的力量,从一线医护的快速识别,到院内紧急小组的启动,各个科室、职能部门之间的协调和支持,才创造了羊水栓塞患者生命的奇迹。
羊水栓塞如何预防
金彦介绍,“羊水栓塞的高死亡率最让人恐惧,主要是因为它起病急、进展快,无征兆,可能破膜前一秒在和身边的人聊天,破膜后就瞬间出现呼吸异常、抽搐等情况,因此及早发现异常和高效的抢救,对羊水栓塞的患者来说至关重要。”
羊水栓塞虽无法预见,但我们也是能做一些预防工作的。
1.定期做产前检查,还有一些其他严重的并发症,比如妊娠高血压,早发现,早处理。
2.高龄产妇、早产或过期产者及经产妇,尤其是胎膜早破、子宫体或子宫颈发育不良的孕妈妈容易发生羊水栓塞,要积极配合医生处理。
3.在分娩的过程中,如果出现胸闷、烦躁、寒战等不舒服的感觉,要及时告诉医生,以便医生及早发现。
4.选择一家可信的医院,选择之后就要相信医生,因为当死神降临,与你拼死站在同一侧的一定是他们。

